por Alberto J. Muniagurria y Eduardo Baravalle
La semiología de la piel se realiza a través de la inspección y la palpación en forma sucesiva y simultánea. Los hallazgos deben ser descritos en cuanto a su ubicación, forma, tamaño, límites, consistencia, sensibilidad, relación con los planos profundos y temperatura. Es de importancia observar si existen lesiones de rascado, que orientarán a ciertas causas etiológicas. Las lesiones deben ser definidas de acuerdo con sus características semiológicas (mácula, pápula, ampollas, vesículas, mixtas, etc.).
La variedad de color de piel es muy amplia; la coloración rosada depende del pigmento hemoglobínico, la coloración marrón de la melanina, y la amarillenta del pigmento del colágeno.
Es así como resultan de mucho valor los cambios de color que haya sufrido el paciente, y no la coloración tal cual la ve el médico, que puede ser constitucional. Estos cambios pueden ser generalizados o localizados.
La observación de la piel se efectúa durante todo el examen físico. Lo primero que se observa es el color, buscando áreas de cianosis en los labios, el lecho ungueal y el lóbulo de la oreja. La cianosis puede ser central o periféricas o por metahemoglobinemia y sulfohemoglobinemia. Se debe inspeccionar el color de la esclerótica, buscando el color amarillo en las ictericias (las conjuntivas no están amarillas en las carotinemias que colorean las palmas y las plantas, en las anemias perniciosas, durante el uso de la quinacrina y en los insuficientes renales por retención de cromógenos urinarios). La esclerótica puede presentar un color azulado como sucede en la osteogénesis imperfecta. También es posible observar una coloración pálida amarillenta en la anemia, o el rubor en las mejillas, como ocurre en la fiebre o en el sujeto de hábito etílico.
Otras veces se encuentra una coloración amarronada, como ocurre en la enfermedad de Addison, en la porfiria cutánea tarda y en la esclerodermia, o el color bronceado de la hemocromatosis.
También en el arsenicismo puede existir hiperpigmentación generalizada. Es posible apreciar un color grisáceo de la piel en pacientes tratados con fenotiazinas, sales de oro y plata. Puede haber hipopigmentación generalizada como ocurre en el hipopituitarismo, o en el albinismo por falta de pigmento en la piel, el pelo y el tracto uveal (esta enfermedad se trasmite en forma autosómica recesiva y se acompaña de agudeza visual disminuida, traslucencia del iris y nistagmo), o por falta de hormona melanoforodispersante, y también en el mixedema.
Los cambios regionales de coloración pueden ser hiperpigmentados como ocurre en el escorbuto, la pelagra, la porfiria cutánea tarda, el cloasma gravídico y el lupus discoide, que puede evolucionar hacia lesiones hiperpigmentadas o hipopigmentadas. Otras veces se observan manchas color café o "café au lait" (café con leche), características de la neurofibromatosis. En el síndrome de Peutz-Jeghers, o poliposis intestinal, se observa melanosis periorificial.
También es posible encontrar manchas azules o negras, del tamaño de una lenteja, situadas en cara, cuello o espalda, conocidas con el nombre de lunares. Cuando se hallan distribuidos por todo el cuerpo, pueden formar el cuadro de la lentiginosis progresiva, que se acompaña de estenosis pulmonar y anormalidades electrocardiográficas. Otra posibilidad son las áreas o parches despigmentados, o vitíligo, que son zonas de bordes irregulares, encontrándose las áreas normales hiperpigmentadas. En ocasiones se observan lesiones redondeadas hipopigmentadas, más frecuentes en verano, que constituyen la pitiriasis versicolor.
La turgencia de la piel puede estar disminuida, como sucede en las deshidrataciones de cualquieretiología, en la pérdida de fibras elásticas de la vejez, y en la esclerodermia. En la enfermedad de Ehlers-Danlos se observa hiperlaxitud de la piel, al igual que el síndrome de Marfan. La sequedad o disminución de la lubricación de la piel o xerosis, que es habitual en personas por encima de los sesenta años, se encuentra en los jóvenes que se bañan muy frecuentemente. Rara vez significa déficit de hormonas tiroideas o sexuales.
La temperatura aumentada, como en la fiebre o en un ambiente caliente, o en estados hipermetabólicos, puede incrementar la humedad de la piel. Esta también puede encontrarse aumentada en el hipertiroidismo.
La disminución de la temperatura puede ser localizada, como en los insuficientes arteriales que presentan el miembro inferior mal irrigado y frío, y generalizada en los cuadros de shock hipovolémico y en el coma hipotiroideo e hipoglucémico.
Las lesiones de la piel pueden ser primarias, secundarias o vasculares (figura 17-1). Las lesiones primarias de la piel comprenden: mácula, pápula, vesícula, ampolla, pústula, nódulo, placa y tumor, mientras que las secundarias: erosión, úlcera, costra, escama, fisura, liquenificación, atrofia, excoriación y cicatrices de cualquier etiología. Las lesiones vasculares comprenden: nevos rubíes, telangiectasias, petequias, víbices, equimosis y hematomas. En todas las lesiones se debe describir la localización, configuración, distribución y características.
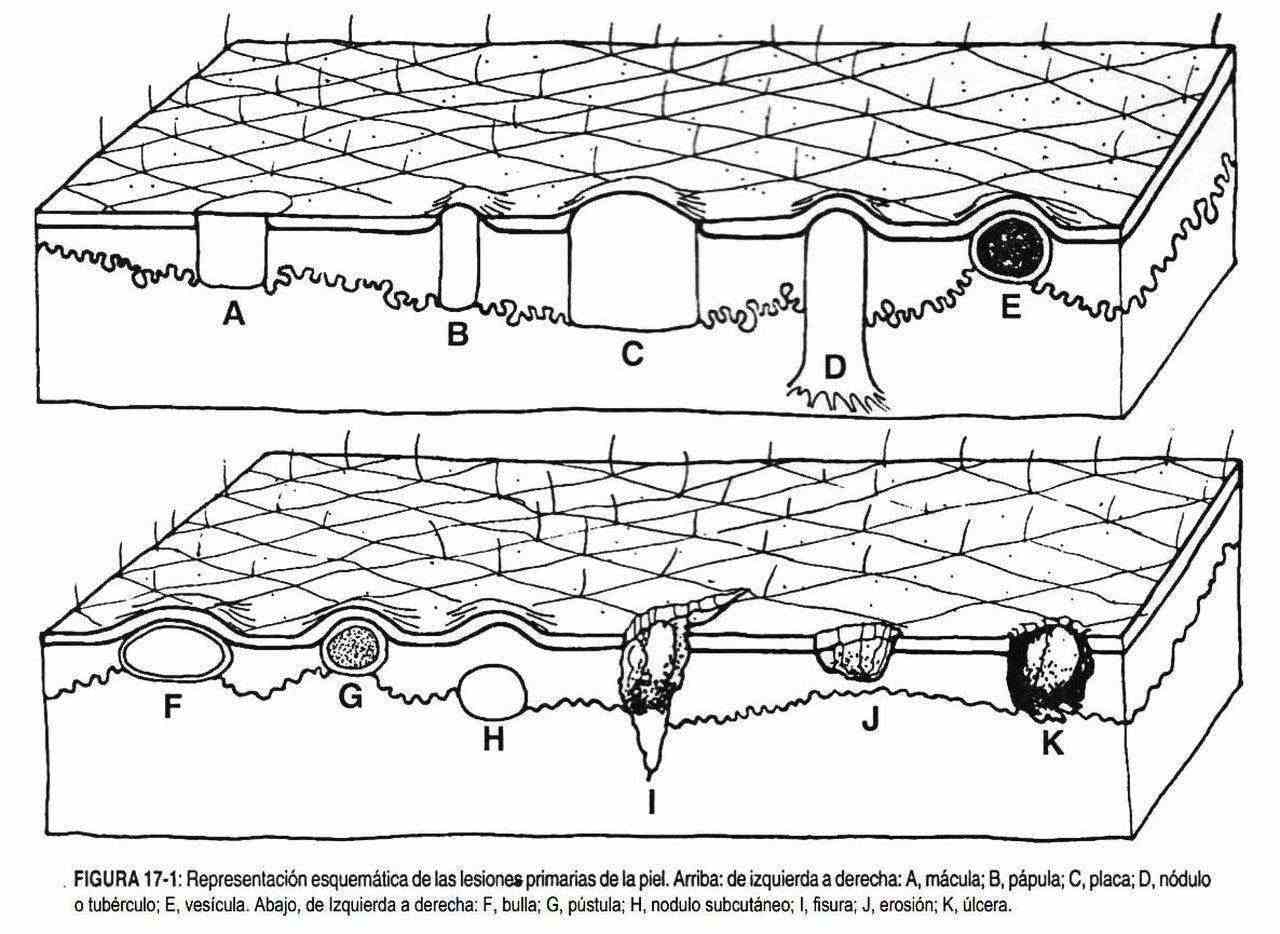 Se debe explorar la sensibilidad de la piel; la lepra constituye un diagnóstico diferencial importante en presencia de cualquier mácula con alteraciones de la sensibilidad.
Se debe explorar la sensibilidad de la piel; la lepra constituye un diagnóstico diferencial importante en presencia de cualquier mácula con alteraciones de la sensibilidad.
Hallazgos anormales en la exploración del pelo.
En la exploración del pelo es necesario observar su distribución, cantidad, color y características o textura; y de existir alteraciones, si éstas son localizadas o generalizadas y si coexisten con otras anormalidades.
 La distribución del pelo no sólo difiere en cuanto a edad, raza y sexo, sino que también puede ser signo de enfermedad. Se llama lampiño al sujeto que carece de vello, lo cual no tiene significación patológica. Los cambios en la disposición normal del vello pubiano pueden constituir una señal de anormalidades hormonales, tanto sea en su producción como en su metabolización.
La distribución del pelo no sólo difiere en cuanto a edad, raza y sexo, sino que también puede ser signo de enfermedad. Se llama lampiño al sujeto que carece de vello, lo cual no tiene significación patológica. Los cambios en la disposición normal del vello pubiano pueden constituir una señal de anormalidades hormonales, tanto sea en su producción como en su metabolización.
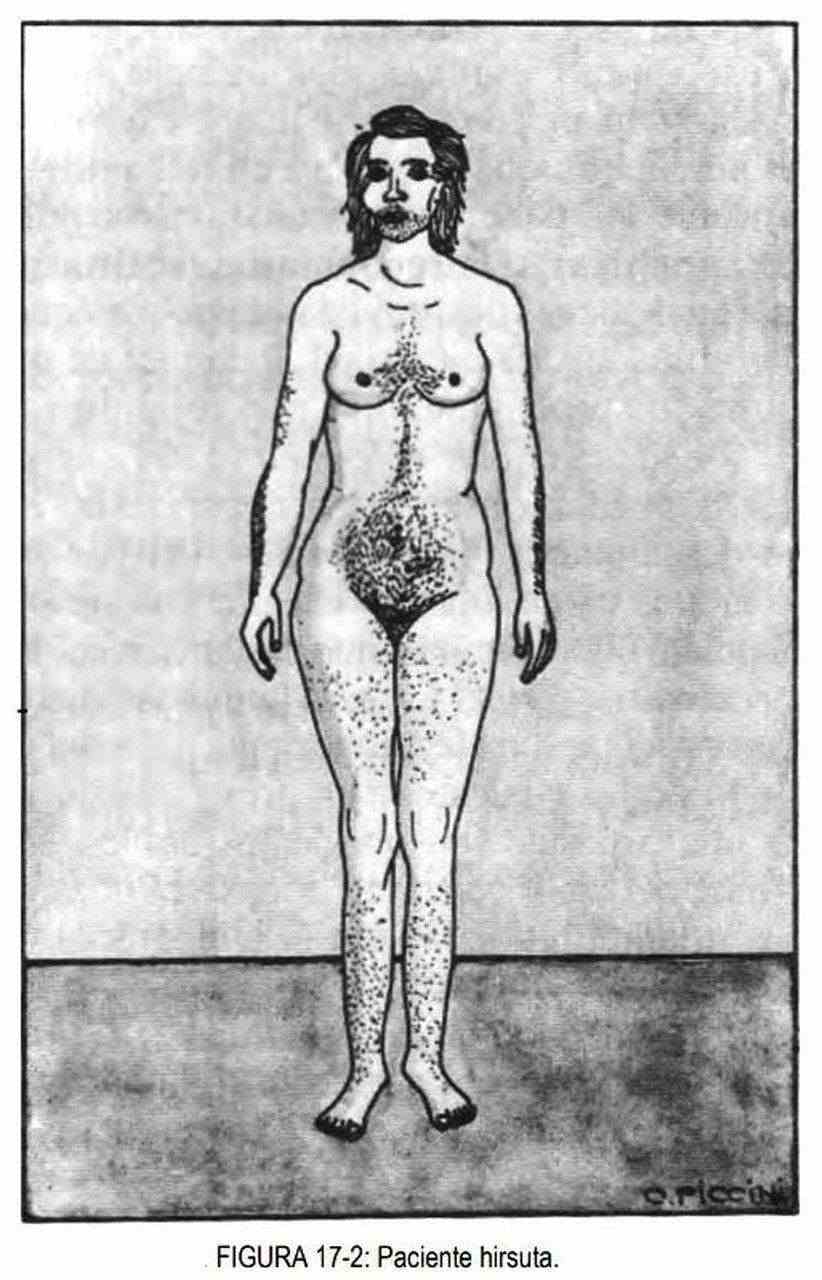
El hirsutismo es el aumento del vello en la mujer, que adquiere características masculinas (figura 17-2).
Constituye un motivo de consulta frecuente a dermatólogos e internistas y obedece a distintas causas, pudiendo ser de origen familiar o racial. Debe tenerse en cuenta la posibilidad de que sea secundario a la ingesta de drogas (corticoides, diazóxido, progestágenos, minoxidil e hidantoínas).
Las pacientes hirsutas pueden mostrar signos de desfeminización (amenorrea, disminución del tamaño de los senos y pérdida de los contornos) o signos de virilización (aumento del tamaño del clítoris, zonas de pelada, enronquecimiento de la voz, acné y ensanchamiento de los hombros) (tabla 17-1). Las hirsutas desfeminizadas, presentarán aumento de andrógenos o disminución de estrógenos. Los síndromes virilizantes se producen por enfermedad ovárica (enfermedad poliquística o síndrome de Stein Leventhal, hiperplasia del estroma y tumores secretantes de andrógenos: arrenoblastoma y tumor de Krukenberg) o por enfermedad suprarrenal (adenomas, carcinomas e hiperplasias).
| Tabla 17-1. Signos clínicos de desfeminización y de virilización | |
| Signos de desfeminización | Signos de virilización |
|
|
Existe además un hirsutismo simple o idiopático, donde la menstruación y la función suprarrenal son normales al igual que los niveles de 17-cetosteroides.
En algunas intoxicaciones por plaguicidas (hexaclorobenceno) aparece una gran cantidad de pelo uniformemente distribuida por todo el cuerpo, dando lugar a los llamados "niños monos" de la célebre intoxicación de Turquía de los años cincuenta.
La alopecia, o falta de pelo, puede ser localizada o generalizada (tabla 17-2). En ambas formas de alopecia debemos distinguir las que cursan con enfermedad del cuero cabelludo de aquellas en las que el cuero cabelludo se encuentra sano. Las alopecias localizadas sin enfermedad del cuero cabelludo se pueden producir por sífilis secundaria, diabetes, alopecia areata (el individuo pierde súbitamente áreas de pelo, dejando una zona de calvicie; los pacientes afectados de esta enfermedad cuentan que al despertar encuentran gran cantidad de pelo sobre sus almohadas y un área de calvicie donde cayó el pelo), tricotilomanía (tic que impulsa a ciertos individuos a arrancarse los cabellos, pestañas, barba y pelos de axilas y pubis), o la seudopelada de Brocq, que consiste en manchas desprovistas de pelo, pequeñas, debidas a una atrofia cicatrizal de la piel de origen desconocido, probablemente por foliculitis.
| Tabla 17-2. Clasificación de las alopecias |
|
Las formas localizadas con enfermedad del cuero cabelludo se pueden observar en la psoriasis (enfermedad descamativa que se caracteriza por placas más o menos extendidas de escamas, de etiología desconocida, blanquecinas, que descansan sobre una base eritematosa), en el lupus eritematoso discoide, y en las tiñas, que son afecciones micóticas del cuero cabelludo de las cuales existen tres tipos de variedades: microspórica (propia de los adolescentes), tricofítica, que se localiza en zonas velludas o ungueales o lampiñas, y fávica. La amiantácea (falsa tiña) se debe al estreptococo.
Las alopecias generalizadas sin enfermedad del cuero cabelludo se observan en algunas mujeres que cursan el posparto, o luego de afecciones graves, en la enfermedad tiroidea, en la alopecia totalis, en defectos congénitos del cabello y luego de la ingesta de drogas, tales como anticonceptivos, anticoagulantes, quimioterápicos, radiaciones ionizantes y en la intoxicación por talio.
Las alopecias generalizadas con enfermedad del cuero cabelludo se observan en las dermatitis seborreicas y de contacto.
También es posible encontrar zonas con pérdida de pelo en algunos trastornos genéticos; así, por ejemplo, en la distrofia muscular miotónica se puede observar calvicie o disminución del pelo en el área frontal. El síndrome de Waardenburg se caracteriza por la presencia de pelo blanco y escaso con sordera, cejas muy espesas y nariz de base amplia. En otro trastorno genético, la porfiria cutánea tarda, es posible observar un aumento del pelo alrededor de las cejas y en los miembros inferiores, y en algunos casos el pelo es más duro.
En el mixedema y en la lepra el pelo es invariablemente poco denso y duro, seco y sin brillo, y puede observarse pérdida de la cola de las cejas.
Durante la infección por Pediculus capitis (piojo de la cabeza) el pelo está enmarañado y cubierto de liendres. Una observación cuidadosa demostrará numerosos piojos moviéndose entre los pelos. Es común encontrar en estos pacientes ganglios agrandados en las zonas postauricular y mastoidea.