por Hugo Tanno
La ictericia puede ser considerada un síndrome que se define clásicamente como aquel conjunto de síntomas y signos que acompañan a la pigmentación amarilla de piel y mucosas, y en el que se encuentra un aumento sérico de la bilirrubina. Sin embargo, el mejor conocimiento de la fisiopatoiogía ha llevado a ampliar este concepto, ya que aquellas razones que conducen a la producción de ictericia pueden darse sin la presencia de esa coloración en piel y mucosas. Dicho de otra manera, la ictericia es la expresión clínica de un fenómeno biológico producido por diferentes causas, que pueden estar presentes sin que necesariamente el paciente esté ictérico.
Fisiopatología
Si se tiene en cuenta que la ictericia es la resultante del aumento de los pigmentos biliares en sangre, que luego difunden a los tejidos orgánicos, es importante repasar el metabolismo normal de la bilirrubina en sus diferentes pasos: producción, trasporte humoral, captación hepática, conjugación y trasporte y excreción hacia el polo biliar.
El principal origen de la bilirrubina es la degradación de los glóbulos rojos, que luego de 120 días (vida media) se destruyen y liberan hemoglobina. Esta se divide en globina y hem, el cual, al abrirse su molécula y liberar hierro, se trasforma en protoporfirina que luego de sucesivos pasos se convertirá en bilirrubina.
La bilirrubina es trasportada en la sangre por la albúmina, ya que en su forma no conjugada es, a pH fisiológico, prácticamente insoluble en el plasma. Así acarreada, la bilirrubina se ofrece a los diferentes parénquimas. La entrada a la célula hepática se produce por un trasporte pasivo de difusión facilitada. Dentro del hepatocito su difusión se realiza con la intervención de dos aceptores proteicos, Y (ligandina) y Z. Posteriormente la bilirrubina es conjugada con dos moléculas de ácido glucorónico en presencia de la enzima glucuroniltransferasa. Transformada así en un pigmento más soluble, la bilirrubina se excreta a través del sistema reticuloendoplásmico hacia la membrana canalicular. Recientemente se ha atribuido importancia al papel que desempeñan los microfilameníos pericanaliculares en la excreción biliar. Este proceso de excreción se realiza por un mecanismo de trasporte activo contra gradiente, en parte independiente y en parte unido a las sales biliares. La bilirrubina así excretada pasa a ser un componente de la bilis, otorgándole un color amarillo limón a la bilis canalicular; posteriormente es concentrada en la vesícula, sitio en el que, por reabsorción de agua, alcanza su mayor concentración. Por contracción de la vesícula (estímulos colecistoquinéticos) es excretada en el duodeno. En la luz intestinal es reducida por la acción de las bacterias intestinales y luego reabsorbida parcialmente por el circuito enterohepático (urobilina), por el cual es ofrecida nuevamente al hígado para su metabolización; el resto se elimina con la materia fecal (estercobilina).
A. Clasificación fisiopatológica de las ictericias
Es evidente, entonces, que la ictericia es un signo clínico causado por alguna alteración en el proceso normal de formación, captación, conjugación o excreción de la bilirrubina, lo cual obliga a diferenciar aquellas ictericias a predominio de bilirrubina no conjugada (ictericias prehepáticas) de aquellas en las que la hiperbilirrubinemia es predominantemente del tipo conjugado (ictericias poshepáticas). A su vez, se denominan ictericias hepáticas a aquellas en las que se encuentran elevadas ambas bilirrubinas. En estos casos la causa se relaciona habitualmente con daño hepatocelular.
1. Ictericias a predominio de bilirrubina no conjugada o indirecta. En estos cuadros la causa que origina la ictericia puede reconocer diferentes orígenes:
a) Producción aumentada de bilirrubina. Es la ictericia típica de la hemolisis en cualquiera de sus etiologías. Adquiere especial significación la ictericia por eritroblastosis fetal, ya que en estos casos la hemólisis masiva, la hipoalbuminemia del recién nacido (déficit de trasporte) y la incapacidad del hígado para conjugar la bilirrubina (déficit de glucuroniltransferasa) hacen que la bilirrubina no conjugada se eleve a cifras muy altas (> 20 mg%), lo cual puede ocasionar lesión cerebral (kemicterus). La sintomatología es la que corresponde al tipo de anemia hemolítica que la produce.
En las ictericias hemolíticas la semiología palpatoria del hígado es normal, salvo que por la hemolisis excesiva exista una hemosiderosis hepática. En estos' casos el hígado se palpa aumentado de tamaño y de consistencia. Por lo general el bazo está agrandado y es una constante semiológica de este tipo de anemia. Los estudios de laboratorio muestran que la función hepática es normal.
b) Déficit de trasporte. Esta circunstancia se ve con mayor frecuencia en el recién nacido, donde el déficit de trasporte se hace más notorio por la baja albúmina sérica en esta etapa de la vida. Ciertos antibióticos (novobiocina, sulfamidas) pueden interferir en el trasporte de la bilirrubina por la albúmina En estos casos la semiología abdominal, así como el laboratorio hepático, están dentro de los límites de la normalidad.
c) Alteraciones en la captación de bilirrubina por el hepatocito. Si bien esta entidad se conoció hace años como síndrome de Gilbert, hoy día se sabe que en este síndrome puede haber tanto un déficit de captación como de conjugación, encontrándose a menudo una deficiencia de glucuroniltransferasa. Él síndrome de Gilbert es más frecuente en el hombre que en la mujer (relación 4:1) y comienza a ponerse de manifiesto en la pubertad.
Se présenla con una ictericia conjuntival que habitualmente se incrementa con el ayuno. La orina es clara y las heces tienen coloración normal. El laboratorio muestra una hiperbilirrubinemia no conjugada, sin anemia ni alteración en las pruebas de función hepática. Es frecuente que en el estudio familiar se detecten otros casos de hiperbilirubinemia no conjugada de diferente jerarquía. El pronóstico es bueno y el cuadro no requiere terapéutica alguna.
d) Alteración en la conjugación de la bilirrubina (síndrome de Crigler-Najjar). En estos casos existe un déficit total de glucuroniltransferasa (tipo I) o bien parcial (tipo II). En el tipo I el pronóstico es malo y habitualmente el paciente fallece en los primeros años de vida. El tipo II es de buen pronóstico y, salvo la coloración ictérica de las conjuntivas, el paciente es absolutamente normal.
Es difícil el diagnóstico diferencial entre el síndrome de Gilbert y el de Crigler-Najjar tipo II, ya que el laboratorio convencional de función hepática es normal en ambos.
2. Ictericia con elevación de ambas bilirrubinas. En este tipo de ictericias existe por lo general compromiso hepatocelular. Es difícil enumerar las diferentes patologías que las pueden producir. Con didácticos, sin embargo, es posible dividirlas en ictericias por hepatopatías agudas e ictericias por hepatopatías crónicas.
a) Ictericia por hepatopatías agudas. Este tema se tratará en forma breve. La etiología más frecuente es la viral, y en la actividad se reconocen una serie de agentes virales capaces de producir el cuadro: los virus de la hepatitis (A, B, virus no A-no B), citomegalovirus, virus de Epstein Barr, rubéola congénita, fiebre amarilla, herpes simple tipo I y coxsackie virus, por citar los más conocidos. No obstante, los tres tipos de virus de la hepatitis se ubican entre los más importantes por su frecuencia y por su capacidad de generar ictericia.
La segunda etiología en cuanto a frecuencia de las ictericias agudas es la causada por agentes tóxicos. Los tóxicos pueden dañar el hígado en forma directa (acción predecible) o bien en forma indirecta (acción no predecible). En el ‘primer grupo el daño tiene relación con la cantidad del tóxico recibido, mientras que en el segundo no existe una relación dosis-efecto. La hepatitis alcohólica es un tipo muy particular de agresión hepática de causa tóxica, y es, a su vez, una de las formas más comunes de patología hepática. Puede presentarse con o sin ictericia, correspondiendo las formas ictéricas a las de mayor jerarquía clínica.
b) Ictericias por hepatopatías crónicas. Entre las hepatopatías crónicas más frecuentes que causan ictericia se encuentran las hepatitis crónicas, y dentro de ellas la llamada activa (hepatitis crónica activa), La cirrosis hepática, en cualquiera de sus etiologías, puede descompensarse y ocasionar ictericia. La ictericia en estos pacientes va ligada, por lo general, a una forma activa con pronóstico reservado.
En las hepatopatías crónicas la ictericia es la expresión final de la claudicación del parénquima. De allí que la aparición de ictericia puede ser el común denominador de una serie de factores que llevan a la descompensación en la enfermedad crónica del hígado.
3. Ictericias con elevación de la bilirrubina conjugada o directa. En las ictericias de este tipo la causa es habitualmente obstructiva. La obstrucción mecánica al flujo de la bilis da origen a un cuadro ictérico con determinadas características clínicas, de laboratorio e histológicas, denominado colestasis.
Por la localización del proceso obstructivo las colestasis se dividen en intra y extrahepáticas. La diferenciación entre estas dos formas hace a la conducta terapéutica, ya que la colestasis intrahepática es de tratamiento médico, mientras que la extrahepática es de resolución quirúrgica. Tal vez este capítulo sea el más complejo en la metodología diagnóstica requerida, ya que las diferencias clínicas entre ambas no siempre son nítidas, existiendo manifestaciones clínicas y de laboratorio superpuestas en ambos tipos de colestasis. Posteriormente nos referiremos a la metodología a seguir en el diagnóstico diferencial de las ictericias.
B. Clasificación clínica de las ictericias
Hecho este tipo de introducción, se debe clasificar en la práctica el tipo de ictericia, para luego saber cuál es la causa que lo produce.
1. Ictericias prehepáticas. Cursan por lo general con un hígado sano. La sintomatología está dada por la existencia de una anemia, con las manifestaciones clínicas que la acompañan (astenia, debilidad, mareos, etc.). La orina es clara y las deposiciones son normales o bien hipercoloreadas. Este diagnóstico de presunción se corrobora por un estudio hematológico que certifica el tipo de anemia La hiperbilirrubinemia de tipo no conjugada cursa con transaminasas normales.
2. Ictericias de causa hepatoceluiar. a) Hepatopatías agudas. Las formas ictéricas de etiología viral son por lo general más sintomáticas que las formas anictéricas. El paciente presenta astenia, anorexia, febrícula, náuseas y malestar abdominal. El grado de ictericia se revela con la observación de la piel y mucosas a la luz del día. El hígado está agrandado y el paciente siente dolor cuando se lo “engancha” en las maniobras palpatorias. La superficie es lisa y su consistencia discretamente aumentada. El bazo se halla agrandado en un 30% de los casos, siendo sensible a la palpación y con consistencia algo aumentada. La orina se presenta colúrica.
El compromiso del sensorio, la somnolencia, la obnubilación y los cambios en la conducta son elementos que acompañan al paciente ictérico con severa insuficiencia hepática. En estos casos se encuentra el llamado aliento hepático y alteraciones neurológicas que revelan compromiso de la vía extrapiramidal (temblor, asterixis, signo de la rueda dentada, etc.). Este conjunto de manifestaciones caracteriza lo que se conoce con el nombre de encefalopatía portosistémica. El hígado se palpa con dificultad y a menudo no es palpable por la reducción de su tamaño, lo cual se considera como un signo de evidente mal pronóstico.
El laboratorio en las hepatopatías agudas cursa en estos casos con elevación de ambos tipos de bilirrubina. En ocasiones el franco predominio de la forma conjugada hace que simule un cuadro obstructivo (hepatitis colestática).
Las transaminasas elevadas más de 10 a 20 veces por sobre los valores normales constituyen el principal elemento de valor diagnóstico. La eritrosedimentación es normal y el hemograma cursa con una ligera linfocitosis. En el análisis de orina se detecta la presencia de bilirrubina conjugada (o directa).
En las formas comunes la reserva hepática está conservada, mientras que, en las formas graves, por el contrario, hay un descenso en la tasa de protrombina y caída de la colinesterasa sérica. La tasa de albúmina sólo disminuye si la insuficiencia hepática se prolonga.
La electroforesis de las proteínas no muestra cambios significativos; las disproteinemias en las hepatitis agudas están relacionadas con un cambio en la calidad y no en la cantidad de las proteínas. Esto hizo que décadas atrás se utilizasen las pruebas de flocuiación (Hanger, timol, Kunkel) como elementos de valor diagnóstico en las hepatitis agudas. Su inespecificidad y el reemplazo por los estudios enzimáticos para valorar necrosis hizo que se las dejara de emplear. La fosfatasa alcalina, al igual que el colesterol, se hallan elevadas en las formas colestáticas.
La determinación de anticuerpos IgM para hepatitis aguda A y del antígeno de superficie para el virus B (HBsAg) posibilita hoy día el diagnóstico de hepatitis A y B, y por exclusión, del tipo no A-no B. Teniendo en cuenta el buen pronóstico de la primera y la evolución más incierta en las otras dos (B y no A-no B), se hace necesario complementar el diagnóstico etiológico para poder precisar mejor el futuro del paciente con hepatitis.
b) Hepatopatías crónicas. Se incluye aquí globalmente a los diferentes tipos de hepatitis crónicas con o sin cirrosis, ya que en otro capítulo serán desarrolladas en profundidad.
La ictericia en el paciente portador de una forma crónica de enfermedad hepática es habitualmente índice de una descompensación, ya que la ictericia se hace manifiesta esporádicamente en el curso de una hepatopatía crónica. La magnitud de la misma está estrechamente vinculada con la severidad del proceso.
La sintomatología se superpone frecuentemente con la de una hepatitis aguda (astenia, anorexia, náuseas, pérdida de peso). Semiológicamente se detecta, en este tipo de pacientes, la presencia de estigmas cutáneos de hepatopatía crónica (palma hepática, nevos estelares, etc.). El hígado está aumentado de tamaño, y es francamente palpable por su mayor consistencia. La irregularidad en la superficie señala la evolución hacia la cirrosis. La esplenomegalia se halla a menudo presente. La existencia de circulación colateral y de ascitis acompaña a los casos con hipertensión portal.
En el laboratorio se constata la hiperbilirrubinemia con cifras variables de ambas bilirrubinas. Las transaminasas se hallan elevadas, pero en menor grado que en la hepatitis aguda. La disminución en la reserva de parénquima (prueba de la bromosulftaleína) demuestra el compromiso de la forma crónica. Se destaca la disproteinemia (hipoalbuminemia e hipergammaglobulinemia) como patente de la hepatopatía crónica.
La anamnesis pone en evidencia la etiología alcohólica o viral de la enfermedad. Sin embargo, frecuentemente se hallan pacientes ictéricos portadores de una hepatopatía crónica típica sin antecedentes claros como para asignarles una causa definida.
El recurso de la laparoscopia con biopsia hepática es un buen complemento para estudiar estos pacientes,
3. Ictericias de causa obstructiva. Como ya se mencionó anteriormente, está puede corresponder a una causa extrahepática (ictericia quirúrgica) o bien a una obstrucción intrahepática (ictericia médica).
El conjunto de síntomas que caracteriza a la obstrucción biliar de tipo extrahepático se conoce con el nombre de síndrome coledociano. Este puede ser completo o incompleto dependiendo de la ausencia total o parcial, respectivamente, de pasaje de bilis al intestino. Las etiologías más frecuentes responden a una causa litiásica o bien neoplásica, mientras que las parasitarias son menos comunes.
La ictericia de origen litiásico por lo general cursa con dolor, que es intenso y de localización epigástrica. El comienzo es súbito, horas después de haber incurrido en excesos alimenticios, y a menudo durante la noche, de forma tal que el paciente despierta por el intenso dolor, que dura habítualmente entre 15 minutos y 2 horas. El dolor irradia hacia el hipocondrio derecho o bien a la espalda (compromiso pancreático). Se puede acompañar de náuseas y vómitos. La coluria, luego del episodio de dolor, es la primera manifestación del cuadro obstructivo. Las heces se presentan de color masilla (acolia), según el grado de obstrucción. La ictericia depende del grado de obstrucción y de la infección concomitante (colangitis). El prurito sigue a la ictericia como evidencia clínica de colestasis.
La semiología del abdomen demuestra dolor a la palpación hepática. La existencia de una vesícula palpable y dolorosa, con defensa abdominal, es la expresión de una colecistitis aguda. Esta última se acompaña, en un 25% de los casos, de una ictericia que se resuelve en el curso de los días subsiguientes, La coloración de las heces y la evolución de la coluria son buenos parámetros clínicos para el seguimiento.
El laboratorio demuestra un aumento de los glóbulos blancos que se halla en relación con el componente infeccioso. La eritrosedimentación se eleva en los días siguientes. El incremento precoz de las transaminasas, seguido de un brusco descenso, es a veces el exponente más temprano de laboratorio, el cual adquiere un perfil realmente definido cuando se acompaña de aumento en la fosfatasa alcalina, la 5-nucleotidasa y la gamma-glutamiltranspetidasa. Esta última enzima es la que se eleva en forma más espectacular.
El diagnóstico presuntivo se puede confirmar realizando una ecografía abdominal, donde se evidencia la dilatación de la vía biliar (intra y/o extrahepática) así como también la presencia de imágenes ecorrefrigentes compatibles con litiasis biliar. La visualización del árbol biliar se logra por medio de la colangiopancreatografía retrógrada por vía endoscópica o a través de una colangiografía trasparietohepátiea con aguja fina (tipo Chiba),
La ictericia obstructiva de causa neoplásica es de curso clínico menos sintomático y con una presentación a menudo “fría”, en la que solamente la coluria, la hipocolia y la ictericia con prurito son las manifestaciones iniciales de la enfermedad. Cuando la obstrucción coledociana se halla por debajo del cístico la palpación pone en evidencia una vesícula grande e indolora, constituyendo el signo de Courvoisier-Terrier.
Los antecedentes de pérdida de peso, anorexia y deterioro del estado general pueden estar presentes como expresión de un síndrome neoplásico. Una diabetes, o bien la existencia de síntomas de mala absorción, pueden ser elementos clínicos que hagan presumir una neoplasia de páncreas.
El laboratorio no define el diagnóstico; de mayor utilidad es una ecografía abdominal o eventualmente una tomografía axial computada. La colangiografía retrógrada es útil en el estudio de la vía biliar para determinar el sitio de obstrucción, y es el método de elección para detectar una neoplasia de papila. La colangiografía trasparietohepátiea es otro método que se emplea de rutina en muchos centros, y su principal aplicación es en el estudio de las obstrucciones altas a fin de conocer el nivel de la obstrucción.
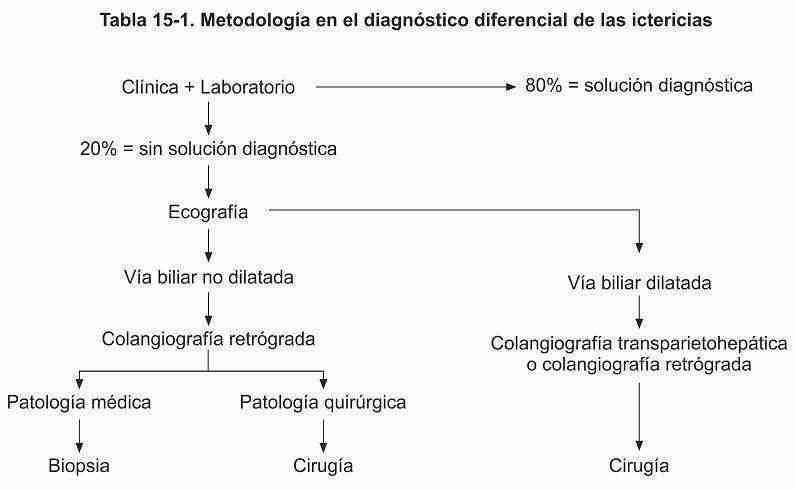
El diagnóstico diferencial (intrahepáiica vs. extrahepática) en una ictericia de tipo colestático es un desafío para el ejercicio del sentido común del clínico, ya que exige el uso mesurado de los exámenes complementarios y el replanteo de las bondades de un buen examen semiológico, a veces olvidado.
El buen uso de la clínica y el recurso de un laboratorio convencional permiten establecer el diagnóstico en el 80% de las ictericias. El 20% restante exige otros exámenes complementarios cuyo algoritmo de estudio se propone en la fíg. 15-1.