Seminário Ronald Estrada
Para compreender as diferentes patologias gástricas, é necessário compreender o papel desempenhado pela barreira defensiva e o equilíbrio que deve existir entre ela e os agentes agressores.
É importante saber que as diversas patologias gastroduodenais nem sempre são acompanhadas de hipercloridria, fato fundamental para a aplicação da terapia correta.
Neste capítulo tentaremos fazer uma breve revisão sobre a formação da barreira defensiva gástrica e como os diferentes componentes interagem para uma proteção mais eficaz.
A diferença de pH existente entre a superfície do muco gástrico (pH = 1) e a superfície do epitélio de revestimento (pH = 7) é necessária para evitar o retroespalhamento de íons, que causa danos aos tecidos.
O bicarbonato é secretado por células de superfície ricas em anidrase carbônica; Essas células também secretam mucinas, de modo que o gel mucoso que recobre o epitélio gástrico tem pH = 7.
O hidrogênio se difunde muito lentamente através do gel para o epitélio e encontra o bicarbonato em seu caminho para a superfície epitelial, que o transforma em H2O e CO2. A pepsina segue o mesmo caminho, que quando encontra pH = 7 torna-se inativada.
Os fatores que regulam a secreção de bicarbonato gástrico não são totalmente claros, mas existem dois mecanismos conhecidos:
A estimulação vagal aumenta a secreção gástrica de bicarbonato pelas vias colinérgicas.
Os análogos da prostaglandina (E2) aumentam a secreção de bicarbonato gástrico e também atuam na microcirculação, aumentando o fluxo sanguíneo.
Além do bicarbonato, o muco desempenha um papel importante na constituição da barreira defensiva gástrica.
O gel mucoso existe em duas formas físicas, uma fina camada de mucina que adere firmemente à mucosa gastroduodenal (muco pegajoso) e mucina que se mistura com o fluido luminal e pode ser lavada da superfície da mucosa (muco solúvel).
Essa mucina fornece lubrificação da superfície e uma camada de água não agitada que retarda a difusão dos prótons na mucosa (ver figura 1).
O fator de crescimento epidérmico, secretado pelas glândulas de Brünner, que controla o DNA por meio do índice mitótico celular, normalmente permitindo que todo o epitélio gástrico seja substituído em 4 dias.
O SAME, constituinte biológico da célula, é o mais importante após o ATP, pois ativa o DNA, forma poliaminas, aumenta os sulfidrilas e, principalmente, o muco gástrico, ou seja, as glicoproteínas. o
SAME é um citoprotetor superior às prostaglandinas, um fato comprovado contra poderosos agressores como o etanol absoluto e a aspirina.
Agentes agressores
Drogas e medicamentos
A aspirina é um dos principais agressores da mucosa gástrica, pois bloqueia as prostaglandinas responsáveis pela regulação da microcirculação e da secreção de bicarbonato, fatores necessários para manter o gradiente de pH e, assim, evitar a retrodifusão de prótons.
A aspirina também por ação direta destrói as células epiteliais liberando histaminas, o que aumenta a congestão e o subsequente sangramento gástrico. A ingestão de dois comprimidos de aspirina causa uma perda de 4 a 8 ml de sangue, medida por volume e sangue oculto na matéria fecal. Todos os analgésicos não esteróides fazem com que o sangue oculto apareça nas fezes.
O álcool em baixas doses (250ml / dia) tem ação citoprotetora, mas em doses maiores produz necrose celular direta.
Os corticosteroides diminuem a taxa de mitose celular (envelhecimento celular), degradam o muco gástrico e bloqueiam as prostaglandinas, facilitando a retrodifusão do próton.
Sais biliares e sucos pancreáticos
Lecitina mais fosfolipase A formam isolecitina que em um pH ácido necrotiza a mucosa gástrica; Isso é conhecido como gastrite alcalina.
Irritantes gástricos
O café aumenta a secreção de ácido e relaxa o esfíncter esofágico inferior, da mesma forma que o chá e o mate.
O tabaco reduz o tonismo do esfíncter esofágico inferior favorecendo o refluxo gastroesofágico e também produz hipotonia do esfíncter pilórico facilitando o refluxo do duodeno pancreático (lecitina).
A uréia que é eliminada pela mucosa gástrica produz congestão e hemorragia, que só responde à diminuição da uremia por meio da hemodiálise.
Alergia alimentar
É bastante frequente; a gastrite erosiva e aftosa crônica responde a essa etiologia. Uma menção separada como uma entidade é gastroenterite eosinofílica.
Bactérias
A intoxicação alimentar, que geralmente causa gastroenterite, é acompanhada por gastrite microbiana. O mesmo ocorre com a gastrite moniliaseica na qual a candidíase oral é comum.
Endotoxinas
Eles agem causando congestão gástrica acentuada que, somada a qualquer agente agressor, produz a gastrite hemorrágica característica do choque endotóxico.
CLASSIFICAÇÃO DE GASTRITE
As classificações de gastrite têm dois propósitos diferentes. A primeira é fornecer uma visão geral rápida da patologia (ou seja, anormalidades endoscópicas e histológicas e grau de gravidade). O segundo objetivo refere-se à patogênese associada ou associações clínicas ou ambas (associadas ao helicobacter pylori).
De acordo com a evolução, podem ser agudos e crônicos.
A gastrite aguda é caracterizada pelo seu aspecto congestivo e pela diapédese transepitelial e transcríptica de células polinucleares.
A gastrite crônica pode ser superficial com infiltrado linfoplasmocitário do terço superior da mucosa, atrófica crônica onde o infiltrado ocupa toda a mucosa e atrófica gástrica que é caracterizada por uma diminuição da espessura da mucosa do estômago com ausência total das glândulas fúndicas acompanhantes geralmente metaplasia intestinal.
Na tentativa de simplificar e facilitar a compreensão do aluno, as diferentes classificações serão sobrepostas e, em seguida, as mais importantes serão desenvolvidas detalhadamente.
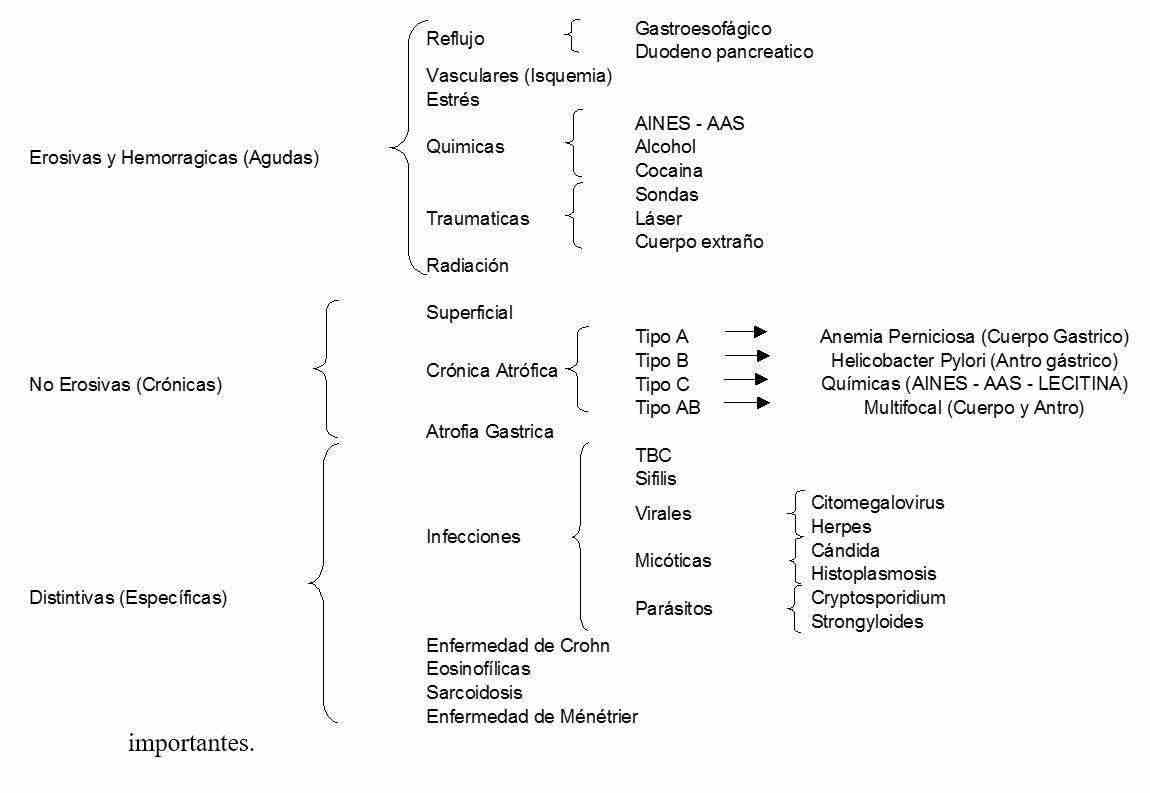
GASTRITE EROSIVA E HEMORRÁGICA
Lesões erosivas ou hemorrágicas são visualizadas endoscopicamente e geralmente não são biopsiadas, a menos que haja suspeita de um tipo distinto de gastrite, como infecção ou doença de Crohn.
Erosão é o rasgo superficial que não atravessa a muscular da mucosa para a submucosa. A endoscopia revela geralmente lesões múltiplas com bases brancas e irradiadas por um halo de eritema, quando as erosões sangraram recentemente, sua base pode parecer preta.
Uma hemorragia subepitelial se parece com petéquias ou estrias e manchas vermelhas brilhantes localizadas na mucosa ou submucosa.
As causas da gastrite erosiva-hemorrágica são álcool, AINEs, tubos nasogástricos, isquemia, refluxo do duodeno pancreático, refluxo gastroesofágico (inflamação da região cardíaca)
GASTRITE NÃO EROSIVA
Na gastrite não erosiva, o diagnóstico é histológico, o aspecto endoscópico não prediz sua presença e o padrão histológico é inespecífico.
Existem três padrões de gastrite atrófica
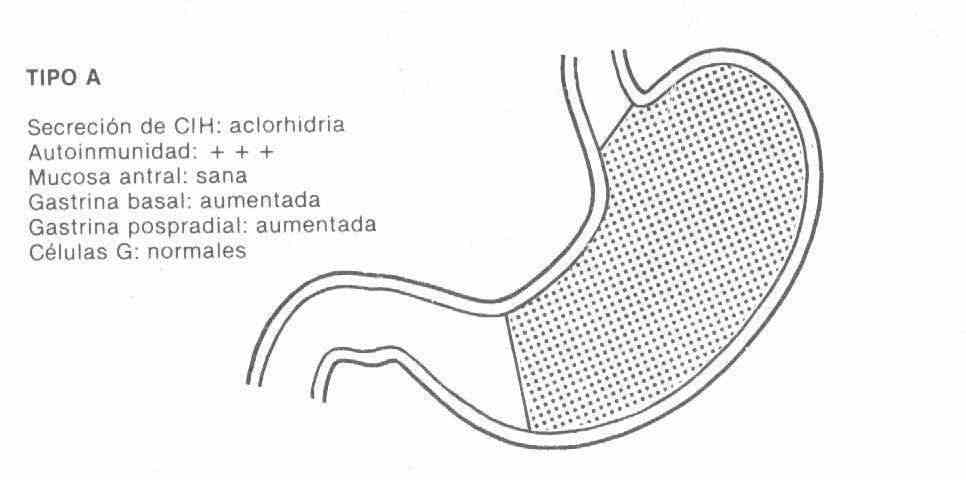
TIPO A : está associado à anemia perniciosa, os pacientes afetados apresentam anticorpos contra a bomba de prótons, pepsinogênio e fator intrínseco, a perda da função secretora começa com ácido, continua com pepsinogênio e finalmente com fator intrínseco, para o que a anemia perniciosa é um marcador a forma terminal mais grave de gastrite atrófica tipo A.
Ele está localizado no fundo gástrico, o antro é saudável. Possui altos níveis de gastrina devido à falta de inibição ácida, uma vez que possui acloridria com débito ácido zero.
Essa gastrite tipo A está associada a outras doenças imunológicas, como tireoidite de Hashimoto, hipotireoidismo, diabetes e vitiligo.
É raro em nosso meio e às vezes pode evoluir para malignidade.
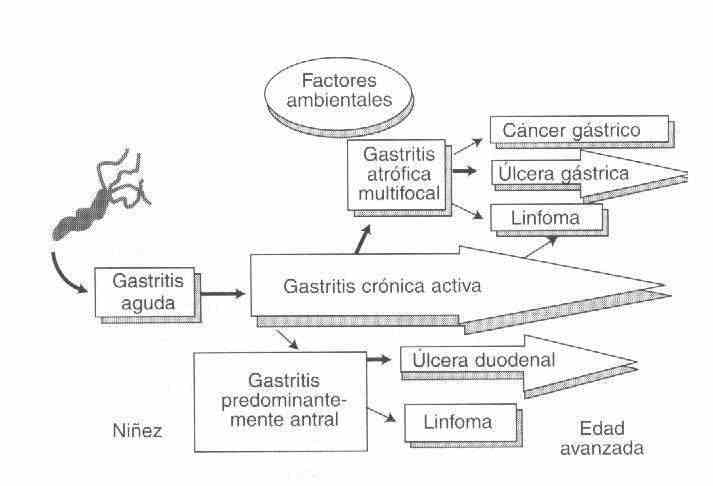
TIPO B : A causa mais importante e comum é o Helicobacter Pylori, que começa no antro e se espalha progressivamente para o corpo e a cárdia.
Por ser infecciosa, caracteriza-se por um grande infiltrado inflamatório predominantemente polinuclear e ainda apresenta microabcessos crípticos.
Secreção de ICH: normal ou aumentada
Autoimunidade: anticorpos anticelulares G (-)
Mucosa antral: doente
Gastrina basal: normal ou aumentada
Gastrina pós-prandial: normal ou aumentada
Células G: diminuídas
Os níveis de secreção de gastrina e ácido são cerca de 35 a 45% mais altos em indivíduos normais infectados pelo Helicobacter Pylori do que em controles não infectados.
Devido à importância da presença do Helicobacter Pylori nesta patologia, algumas considerações serão feitas a esse respeito.
O Helicobacter Pylori é um organismo Gram (-) espiral altamente móvel, microaerofílico e de crescimento lento, cuja característica bioquímica mais notável é a produção de urease.
O Helicobacter Pylori pode colonizar apenas o epitélio do tipo gástrico, ou seja, o estômago e áreas de metaplasia gástrica fora do estômago. A substituição das células colunares das vilosidades duodenais pelo epitélio do tipo gástrico ocorre em 90% dos pacientes com úlcera duodenal, o que permite ao Helicobacter Pylori colonizar o bulbo e produzir inflamação duodenal crônica.
A via de infecção pode ser oral ou oral fecal, gastro-oral (por endoscópio desinfetado inadequadamente), por água ou alimentos contaminados.
Além da gastrite tipo B, existem outras doenças associadas ao Helicobacter Pylori, como Úlcera Gástrica, Úlcera Duodenal, Carcinoma Gástrico.
Linfoma Não-Hodking - Linfoma Malt.
TIPO C : é a gastrite química causada pela ingestão de AAS, AINEs, Alendronato ou lecitina do refluxo biliar. Possui pouco ou nenhum infiltrado inflamatório.
TIPO AB : é multifocal com ilhotas inflamatórias causadas por diferentes cepas de Helicobacter Pylori com atrofia glandular e metaplasia intestinal que são lesões pré-cancerosas.
Ele começa na região da incisura angular e se espalha proximal e distalmente.
Gastrite distinta
Tuberculose : sua frequência aumentou devido à associação com a AIDS.
Há envolvimento piloroduodenal, com múltiplas úlceras, espessamento da parede gástrica e obstrução da via de saída do piloro.
O diagnóstico específico é baseado na demonstração de granulomas caseosos em tecidos de biópsia e em culturas positivas.
Sífilis : assim como a tuberculose, sua frequência aumenta devido à associação com a AIDS
O quadro é semelhante ao da linite gástrica ou linfoma e, portanto, se apresenta com náuseas, vômitos ou saciedade precoce.
Citomegalovírus : visto em pacientes imunocomprometidos (AIDS- transplantes de fígado e rim, etc.)
No estômago, o aspecto mais marcante são as dobras gástricas espessadas no antro ou um processo localizado ou difuso no corpo gástrico.
O citomegalovírus afeta as camadas mais profundas da mucosa, nas células endoteliais e nas glândulas mucosas, ao contrário do vírus do herpes, cujas lesões são superficiais.
Gastrite Ménétrier : A gastrite Ménétrier é uma entidade rara, caracterizada por hipersecreção rica em proteínas e hipoalbuminemia, acompanhada ou não de edema, ascite e até anasarca. O paciente não apresenta sinais de doença renal, hepática ou cardíaca, normalmente ingere proteínas e não foi encontrada a causa etiológica de sua perda de albumina. A radiografia gastroduodenal seriada com duplo contraste mostra dobras gigantes, o estudo da secreção gástrica revela hipocloridria e a biópsia gástrica mostra gastrite crônica com tendência à atrofia.
O diagnóstico será feito com albumina marcada com I, sua meia-vida será sensivelmente encurtada, inferior a oito dias. A radioatividade na matéria fecal apresentará um aumento notável. No suco gástrico, a radioatividade pode ser medida e um proteinograma de eletroforese realizado, no qual uma banda de albumina típica será observada.
Gastrite hipertrófica hipersecretora : é um paciente geralmente com história de úlcera gastroduodenal crônica intratável ou gastrectomizado com úlceras recorrentes, ou um paciente com diarreia crônica com esteatorreia. Ele apresenta uma hipersecreção gástrica basal marcada, cujo débito é semelhante ou representa mais de 60% do débito máximo pós-estímulo. Nessas circunstâncias, deve-se considerar uma síndrome de Zollinger-Ellison, produzida por um gastrinoma localizado no pâncreas ou duodeno; Este tumor secreta altas concentrações de gastrina e causa acentuada hipersecreção gástrica basal e úlcera intratável ou diarreia crônica. Diante desse diagnóstico presuntivo, uma dose de gastrina deve ser realizada por radioimunoensaio e, eventualmente, um teste de secretina.
Gastropatia glandular hipersecretora : Nesta entidade rara, há uma hipertrofia acentuada e hiperplasia glandular de etiologia desconhecida, que se apresenta com hipercloridria acentuada; o paciente geralmente é portador de uma úlcera duodenal intratável e a cirurgia significa cura da doença. A gastrinemia é normal.
Sintomas
A sintomatologia é polimórfica, variável com vômitos alimentares, biliosos, mucosos e às vezes hemorrágicos, que podem ou não ser precedidos de náuseas. A dor epigástrica não tem ritmo horário, diário ou anual, o paciente se sente melhor com o estômago vazio.
Na gastrite aguda, quando as causas desencadeantes são suprimidas, os sintomas remitem em poucos dias.
Existem formas de apresentação que podem ser indicativas de gastrite
Hemorragia
Acloridria ou anemia perniciosa
Ascite, edema, dobras gástricas gigantes, hipoproteinemia com hipoalbuminemia (doença de Ménétrier)
Em resumo, as tentativas de estabelecer uma correlação entre gastrite e um quadro de sintoma específico falharam.
Metodologia de estudo
O diagnóstico de gastrite é patrimônio da biópsia e de sua histopatologia, exceto na hemorragia onde é estabelecido pela endoscopia.
A radiografia seriada gastroduodenal com duplo contraste pode mostrar
erosões crônicas, na forma de pequenas imagens lacunares arredondadas, que serão confirmadas por fibroscopia; outras vezes, haverá dobras grossas gigantes, que representarão o diagnóstico diferencial entre uma gastrite perdedora de proteínas do tipo Ménétrier, um linfossarcoma gástrico ou uma síndrome de Zollinger-Ellison. Na gastrite crônica tipo A de anemia perniciosa, o radiologista V. D'Allotto descreveu os seguintes sinais: estômago tubular, teto gástrico calvo e lisura da grande curvatura gástrica, que não são patognomônicos, pois dobras gástricas grossas ou delgadas dependem do contração da muscular da mucosa.
O teste de Kay mede a secreção gástrica máxima por meio da histamina, com a qual 100% das células parietais são estimuladas. Este teste é o mais reproduzível e confiável. O débito normal é de 10 a 25 mEq / hora; na gastrite, o débito é geralmente normal e tem valor quando é zero ou próximo de zero. Este último é válido para pepsinogênio ou uropepsinogênio plasmático, cujos níveis têm valor quando estão próximos de zero e indicam atrofia gástrica ou anemia perniciosa.