Dr. Luis E. Leone
Definição . O eletrocardiograma (ECG) é o registro em função do tempo das correntes elétricas produzidas por cada contração do coração. Dentre os procedimentos para estudar o funcionamento cardíaco, o ECG fornece informações valiosas e sem riscos, pois é um método não invasivo de custo muito modesto e pode ser obtido pelo especialista, pelo clínico, pelo enfermeiro ou pelo aluno.
O método permite obter informações sobre a frequência cardíaca e o estado miocárdico (presença ou ausência de isquemia ou necrose), detectar dilatações ou hipertrofia das câmaras cardíacas e estudar detalhadamente as diferentes arritmias que podem ocorrer.
Despolarização e repolarização celular . Quando a célula miocárdica em repouso é excitada, o fluxo iônico ocorre através de sua membrana, que ao modificar as razões de concentração iônica existentes, altera a diferença de potencial transmembrana.
Inicialmente, o sódio flui do ambiente externo para o intracelular, depois o potássio passa na direção oposta e, finalmente, um transporte iônico ativo, a bomba de sódio e potássio, promove o retorno às relações eletrolíticas anteriores.
Durante o período que decorre do início da excitação até o retorno à condição de repouso, a diferença de potencial transmembrana é bastante variável.
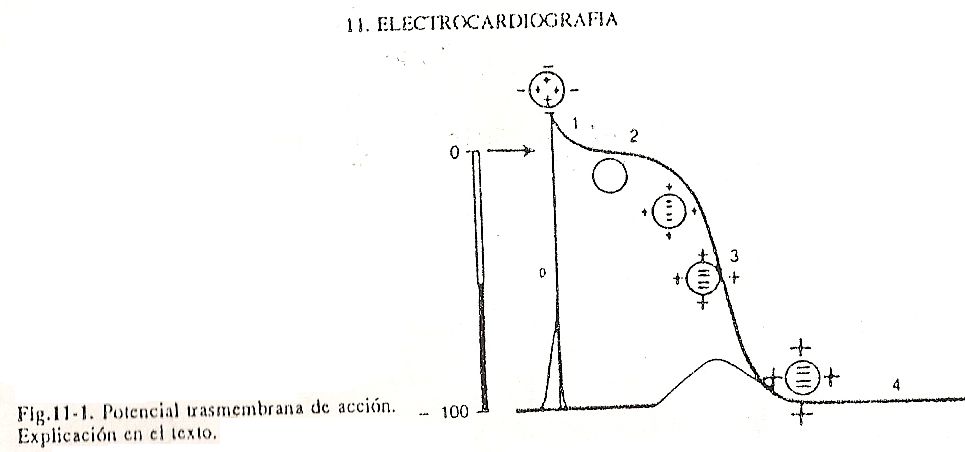
O registro dessas variações é a curva denominada potencial de ação transmembrana, que pode, para fins educacionais, ser dividida em cinco fases. A fase inicial, ou fase 0 da despolarização, depende da rápida entrada de sódio na célula seguindo um gradiente eletroquímico. Depois que a excitação aumenta acentuadamente, a condutância da membrana para esse íon aumenta. O conseqüente aumento na quantidade de cátions no meio intracelular determina uma diminuição na diferença de potencial transmembrana; há até uma reversão de potencial e o ambiente interno torna-se mais positivo do que o externo. (Fig. 11-1).
Nas fibras miocárdicas de contração, uma deflexão positiva com velocidade e magnitude de ascensão diferentes é registrada nos vários grupos de células do sistema de condução específico.
A repolarização celular começa quando o nível máximo de despolarização é atingido. Este é um fenômeno que invariavelmente segue a despolarização, embora seja mais lento e mais facilmente alterável devido ao efeito de vários fatores.
A fase 1 registra a tendência de equalizar os níveis de potência intracelular e extracelular e se deve à diminuição da entrada de sódio e ao aumento da saída de potássio. A fase 2, no platô, é a consequência de um equilíbrio entre o declínio da entrada de sódio e o aumento da saída de potássio. Por sua vez, nesse momento os lentos canais de cálcio começariam a agir. A fase 3 está relacionada a um aumento na produção de potássio, que se torna o principal movimento iônico transmembrana. A perda de cátions do meio intracelular, e o conseqüente ganho do meio extracelular, aumenta a diferença de potencial transmembrana. Isso leva a curva a valores semelhantes aos encontrados no início da despolarização;
Neste momento, existem mais íons sódio dentro da célula e mais íons potássio fora da célula do que havia antes da despolarização. A fase 4 depende da ação do sistema enzimático conhecido como bomba de sódio e potássio. Há uma saída de sódio e uma entrada de potássio, com um retorno às relações eletrolíticas existentes antes da excitação. Este movimento é ativo e depende de um sistema enzimático produtor de energia.
Este sistema é fosfolipoproteína por natureza, está localizado ao nível da membrana celular e a energia a ser utilizada provém da hidrólise do ATP. Este fenômeno requer a presença de sódio e potássio e do sistema ATPase (dependente de sódio-potássio), e libera fosfato altamente energético.
De acordo com as características da fase 4, as células miocárdicas são divididas em automáticas e não automáticas. Células automáticas são aquelas que possuem a propriedade de despolarização espontânea, enquanto células não automáticas são aquelas que despolarizam apenas quando são excitadas. As células não automáticas têm um potencial transmembrana constante durante a fase 4 em torno de -90 mV, e dificilmente despolarizam quando são excitadas pela propagação da ativação.
Potencial de acção
Durante a fase 4, as células automáticas sofrem espontaneamente variações em seu potencial transmembrana a partir dos níveis de potencial diastólico máximo, aproximando-se do limite de excitabilidade, este nível é em torno de -70mV, variável para cada grupo de células. A despolarização ocorre então, correspondendo à fase 0. Essa diminuição gradual do potencial transmembrana é chamada de despolarização diastólica espontânea, que é a base para a teoria mais aceita atualmente sobre o automatismo da fibra miocárdica. Estas células localizam-se principalmente ao nível dos nódulos: nódulo sinusal, nódulo atrioventricular e, posteriormente, no sistema de condução específico. Mas basicamente é no nó sinusal,
O sistema de condução . O nó sinusal localiza-se ao nível da boca da veia cava superior no átrio direito, que apresenta, nesse local, nucleações celulares com inclinações de despolarização diastólica espontânea cujo valor em repouso é o mais próximo do potencial de excitação.
Dessa forma, é o nó sinusal que comanda a automaticidade do coração, permitindo que os estímulos sejam descarregados com frequência entre 80 e 100 vezes por minuto; Esses estímulos são posteriormente conduzidos em direção ao nó atrioventricular e aos ramos do feixe de His, causando excitação e contração das partes inferiores do coração, no caso, ambos os ventrículos.
 O nó atrioventricular é um componente serial do sistema de condução que interpõe um retardo entre as contrações atrial e ventricular. Isso é postulado para permitir o esvaziamento atrial máximo e para atrasar a contração ventricular até que o ponto ideal efetivo dentro do ciclo seja alcançado. O feixe de His carrega o impulso do nó atrioventricular, do qual é uma continuação, para seus ramos direito e esquerdo. O ramo direito é único, mas o esquerdo dá origem a um pequeno ramo septal inicial, antes de se bifurcar em suas divisões: anterior e posterior. As arborizações terminais que terminam no miocárdio e no endocárdio são designadas sistema de Purkinje. Fig. 11.2 dipolo de ativação
O nó atrioventricular é um componente serial do sistema de condução que interpõe um retardo entre as contrações atrial e ventricular. Isso é postulado para permitir o esvaziamento atrial máximo e para atrasar a contração ventricular até que o ponto ideal efetivo dentro do ciclo seja alcançado. O feixe de His carrega o impulso do nó atrioventricular, do qual é uma continuação, para seus ramos direito e esquerdo. O ramo direito é único, mas o esquerdo dá origem a um pequeno ramo septal inicial, antes de se bifurcar em suas divisões: anterior e posterior. As arborizações terminais que terminam no miocárdio e no endocárdio são designadas sistema de Purkinje. Fig. 11.2 dipolo de ativação
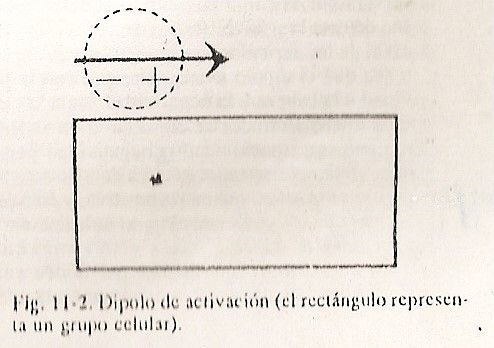
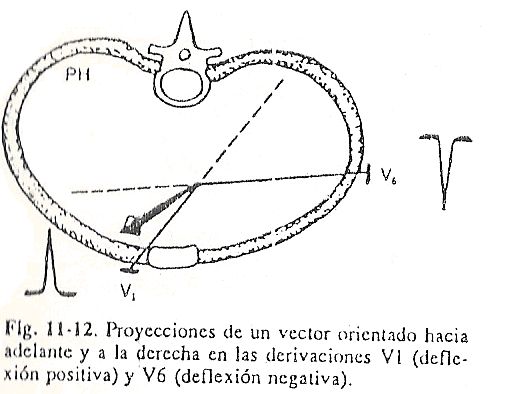
Apesar da passagem lenta do impulso pelo nó atrioventricular, a rota no restante do sistema condutor é muito rápida. A ativação elétrica é um fenômeno dinâmico com a progressão do estímulo. Os pontos vizinhos ficarão negativos sucessivamente, sempre em relação aos positivos imediatamente superiores. Esse fenômeno pode ser simplificado ao máximo imaginando a despolarização como uma onda que tem uma carga de pico positiva seguida imediatamente por uma negativa, deixando um traço de negatividade (Fig. 11-2).
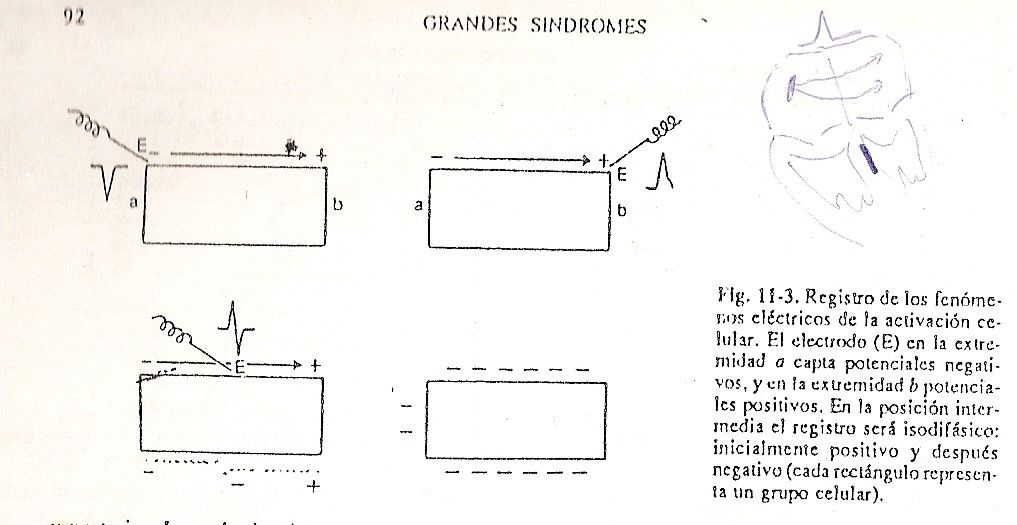 Esses dois pontos, muito justapostos e com cargas opostas que vão na crista da onda, são chamados de dipolo. Em outras palavras, o conceito de dipolo seria: Fig. 11-3 uma carga elétrica que está avançando com sua positividade na cabeça e sua negatividade na cauda. Portanto, à medida que a excitação ocorre, os estímulos, à medida que descem, produzem negatividade nos setores de onde estão se afastando e positividade nas regiões de aproximação desse dipolo. Isso é verificado colocando-se um microeletrodo no nível do átrio e outro no nível do ventrículo.Desta forma, à medida que a estimulação é reproduzida, será observado que a descarga positiva é aquela que será detectada ao nível dos ventrículos, e que as cargas negativas serão captadas ao nível dos átrios, ou seja, o dipolo sempre avança com positividade na cabeça e negatividade na cauda. Se esses microeletrodos estiverem conectados a um sistema de registro, essa positividade ou negatividade permitirá que uma onda positiva seja inscrita nos setores em direção aos quais o dipolo está se aproximando e uma onda negativa seja inscrita nos setores dos quais ele está se afastando (Fig. . 11-3).
Esses dois pontos, muito justapostos e com cargas opostas que vão na crista da onda, são chamados de dipolo. Em outras palavras, o conceito de dipolo seria: Fig. 11-3 uma carga elétrica que está avançando com sua positividade na cabeça e sua negatividade na cauda. Portanto, à medida que a excitação ocorre, os estímulos, à medida que descem, produzem negatividade nos setores de onde estão se afastando e positividade nas regiões de aproximação desse dipolo. Isso é verificado colocando-se um microeletrodo no nível do átrio e outro no nível do ventrículo.Desta forma, à medida que a estimulação é reproduzida, será observado que a descarga positiva é aquela que será detectada ao nível dos ventrículos, e que as cargas negativas serão captadas ao nível dos átrios, ou seja, o dipolo sempre avança com positividade na cabeça e negatividade na cauda. Se esses microeletrodos estiverem conectados a um sistema de registro, essa positividade ou negatividade permitirá que uma onda positiva seja inscrita nos setores em direção aos quais o dipolo está se aproximando e uma onda negativa seja inscrita nos setores dos quais ele está se afastando (Fig. . 11-3).
Nos setores intermediários por onde passa o dipolo, será encontrada uma onda difásica, ou seja, com uma positividade inicial e uma subsequente negatividade, a mesma.
Fenômenos elétricos dos átrios . Despolarização atrial. A primeira região a despolarizar é o nódulo de Keith e Flack, que se torna negativo em relação a outras porções não excitadas. A onda de negatividade avança pelo sistema de condução sinoatrial, espalhando-se tangencialmente à parede e causando ativação simultânea do endocárdio e epicárdio dos átrios.
Devido à localização do nó sinusal no átrio direito, é o primeiro a ser ativado, seguido do septo interatrial e do átrio esquerdo. O átrio esquerdo recebe o impulso elétrico do nó sinusal através dos fascículos de Bachmann.
A última região ativada no átrio direito localiza-se inferiormente entre a valva tricúspide e a veia cava inferior, enquanto as últimas ativadas no processo atrial esquerdo localizam-se na região posteroinferior, ao nível da boca das veias pulmonares inferiores. . O registro eletrocardiográfico da ativação atrial é chamado de onda P.
Repolarização atrial . Terminada a ativação dos átrios, inicia-se o fenômeno de recuperação, no qual as primeiras regiões a se tornarem positivas são as porções próximas ao nó sinusal. A onda de repolarização se propaga paralelamente à parede atrial, atingindo suas duas superfícies simultaneamente.
A repolarização atrial não aparece no ECG, pois está envolvida no processo de despolarização ventricular e, portanto, a repolarização atrial será invisível no ECG.
Fenômenos elétricos dos ventrículos . Despolarização ventricular. O estímulo, progredindo rapidamente pelos últimos ramos da parede de Purkinje, ativa as fibras miocárdicas dos ventrículos após um curto tempo de latência. Apesar de o fenômeno de despolarização elétrica ser contínuo, há um evidente retardo na propagação do estímulo do tecido específico para o miocárdio basal.
A primeira porção a despolarizar localiza-se aproximadamente na porção média da face esquerda do septo interventricular, segundo os trabalhos de Sodi et al., Essa região septal será a primeira a perder sua positividade, tornando-se negativa em relação às demais porções. dos ventrículos. ainda não despolarizado. Esse fenômeno pode ser representado por um vetor resultante, a soma de um grande número de forças elétricas muito pequenas que iniciam o processo de despolarização ventricular.
Quando estudado na superfície corporal, o vetor que surge precocemente no campo elétrico do coração pode ser designado como vetor I ou vetor septal, e tem expressão eletrocardiográfica apesar de sua pequena magnitude por ser a força dominante neste momento inicial do coração. despolarização (Fig. 11-4, A e B).
A orientação do vetor inicial dependerá da posição espacial do septo intraventricular, que por sua vez depende das rotações do coração.
Durante a despolarização septal, o estímulo se propaga através da superfície endocárdica dos dois ventrículos onde as fibras do sistema de Purkinje favorecem uma ativação muito rápida e quase simultânea de metade ou dois terços da espessura das paredes livres ventriculares.
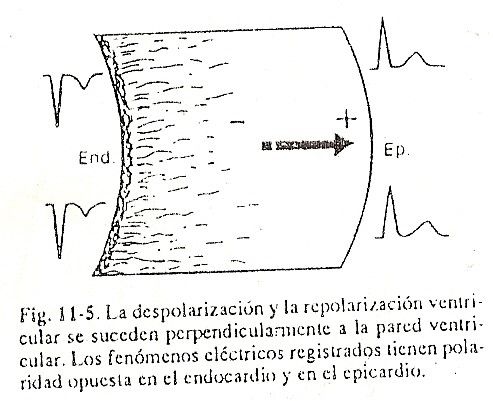
A superfície interna despolarizada se comporta negativamente em relação à externa, cuja despolarização se inicia, ou seja, novamente nesta área encontramos um dipolo que avança do endocárdio para o epicárdio, conferindo negatividade ao endocárdio e positividade ao epicárdio (Fig. 11-5).
Ao contrário dos átrios, a progressão do estímulo elétrico nos ventrículos é perpendicular à parede, indo do endocárdio ao epicárdio.
Em corações normais de adultos, os potenciais gerados pelo ventrículo direito são de baixa magnitude devido à pequena espessura de suas paredes, enquanto os do ventrículo esquerdo são de amplitude muito maior; Após a despolarização inicial da porção média do septo, a região septal inferior e a parede livre do ventrículo direito são despolarizadas, aumentando ligeiramente a potência das forças elétricas para frente e para a direita.
 Fig. 11-4 vetores RV Fig. 11-4 vetores RV |
Predomina uma força elétrica resultante da soma dos dois vetores II direito e II esquerdo, ou seja, o vetor II, que em decorrência da predominância dos potenciais do ventrículo esquerdo se orienta para trás, para a esquerda e para baixo, apontando para o ventrículo dominante. Posteriormente, os estímulos atingem as porções superior e inferior dos ventrículos e o septo interventricular, que são os últimos a serem ativados; a direção média do processo de despolarização dessas regiões, representada pelo vetor III ou vetor basal, aponta para cima, para a direita e para trás.
Portanto, para melhor compreender os fenômenos elétricos do coração na superfície corporal, é possível sintetizar o complexo processo de despolarização ventricular –que corresponderia a um número infinito de vetores- nos três vetores principais indicados: vetor I ou vetor septal , o vetor II ou vetor da parede livre do ventrículo esquerdo e vetor III ou vetor basal.
Na prática diária, é comum considerar o vetor médio resultante, ou vetor AQRS, como aquele que sintetiza todos os fenômenos elétricos que se manifestam durante a despolarização ventricular. Este vetor AQRS determina ou resume as forças de despolarização ventricular. Essas forças determinadas por esse vetor podem ter localizações diferentes.
Posteriormente, veremos como determinar esse vetor resultante de toda despolarização ventricular, que em diferentes indivíduos pode variar em orientação de acordo com diferentes alterações anatômicas, fisiológicas ou estruturais (por exemplo, hipertrofia ou dilatação das câmaras cardíacas).
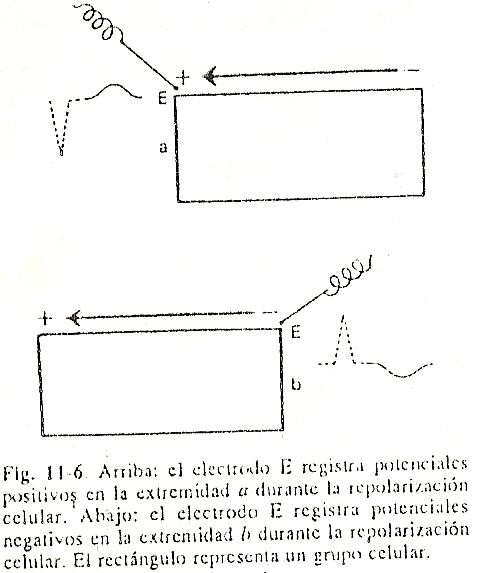
Repolarización ventricular . Após a inscrição do complexo QRS, toda a massa miocárdica é despolarizada e apresenta sinais negativos. Como não há diferenças apreciáveis de potencial por um certo tempo, será observada uma linha quase isoelétrica denominada segmento ST. Em seguida, inicia-se o fenômeno de repolarização ventricular, no qual as células ganham cargas positivas.A diferença de potencial que começa a se estabelecer entre as zonas já repolarizadas e as ainda negativas faz com que seja registrada uma deflexão lenta e arredondada chamada de onda T. Ao contrário do que ocorre nos átrios, a recuperação dos ventrículos costuma inscrever uma onda com polaridade igual à do complexo QRS, ou seja, se o complexo for positivo, a onda T também se inscreverá acima da linha isoelétrica (Fig. 11-6).
A repolarização ventricular, que deveria ocorrer do endocárdio para o epicárdio, é revertida devido à ação discutível de diversos fatores que retardariam a recuperação das porções subendocárdicas. Esses fatores incluem a pressão do sangue intracavitário no endocárdio, a temperatura mais baixa deste em relação ao epicárdio e ainda a melhor irrigação das porções subepicárdicas. (Fig. 11-7).
Haveria então uma onda de positividade que avançaria lentamente do epicárdio em direção ao endocárdio. Se olharmos com atenção, apesar dos potenciais positivos Acima.
Abaixo dos potenciais negativos de que o processo é direcionado do epicárdio para o endocárdio, o vetor representativo da repolarização ventricular permanece apontando para as regiões externas, onde estão as positividades iniciais, e avança em direção ao endocárdio como se estivesse ao contrário.
Desta forma, se colocarmos um eletrodo explorador à esquerda do precórdio, ele verá a ponta do vetor ao longo do processo, registrando uma deflexão positiva. A onda T é morfologicamente assimétrica, com um ramo ascendente lento e um descendente mais acentuado.
 Essa simetria poderia ser atribuída à lentidão inicial dos fenômenos de recuperação subepicárdica, a área recém-ativada, seguida de maior rapidez nas porções subendocárdicas despolarizadas. É possível destacar que, embora exista um número infinito de forças elétricas, aqui também é válido considerar, da mesma forma que com o vetor AQRS, uma força resultante representada por um vetor de repolarização que se orienta do endocárdio para o epicárdio, de cima para baixo e da direita para a esquerda, devido ao predomínio da massa muscular esquerda; esse vetor, denominado TA, resume todo o processo de repolarização ventricular.
Essa simetria poderia ser atribuída à lentidão inicial dos fenômenos de recuperação subepicárdica, a área recém-ativada, seguida de maior rapidez nas porções subendocárdicas despolarizadas. É possível destacar que, embora exista um número infinito de forças elétricas, aqui também é válido considerar, da mesma forma que com o vetor AQRS, uma força resultante representada por um vetor de repolarização que se orienta do endocárdio para o epicárdio, de cima para baixo e da direita para a esquerda, devido ao predomínio da massa muscular esquerda; esse vetor, denominado TA, resume todo o processo de repolarização ventricular.
Análise vetorial da atividade elétrica do coração . Os fenômenos elétricos que se desenvolvem durante a ativação miocárdica se propagam pelos meios condutores que circundam o coração e determinam, na superfície corporal, diferenças de potencial que podem ser registradas pelo eletrocardiógrafo. Um eletrodo exploratório colocado no tórax, ao nível do ápice cardíaco, registra as variações de potencial já mencionadas em indivíduos normais. A primeira onda positiva representa a despolarização dos átrios e é chamada de onda P. O fenômeno elétrico manifestado por rápidas deflexões para baixo e para cima na linha isoelétrica corresponde ao complexo processo de despolarização ventricular e é denominado, como um todo, QRS complexo.A onda AT é então inscrita, correspondendo à repolarização ventricular. A onda U também é observada,
Poder-se-ia supor, pela teoria do dipolo, que existem quatro vetores representativos das diferentes fases do ciclo cardíaco: os vetores de despolarização e repolarização dos átrios e os vetores de despolarização e repolarização dos ventrículos; entretanto, a repolarização atrial, que ocorre amplamente em conjunto com o fenômeno dominante de despolarização ventricular, quase não tem expressão eletrocardiográfica em condições normais.
Portanto, é suficiente subdividir a atividade elétrica do coração em três vetores principais:
1. O vetor AP, que representa o espaço, magnitude, direção e direção da ativação atrial.
2. O vetor AQRS, que sintetiza a despolarização ventricular, projeção no plano frontal.
3. O vetor AT, que na projeção frontal representa a magnitude e a orientação no espaço da repolarização ventricular.
O ECG permite estudar as forças elétricas do coração localizadas tanto no plano frontal quanto no plano horizontal.
As derivações do plano frontal . As derivações na superfície do corpo podem ser infinitas, por isso foi necessário estabelecer uma convenção, para que os registros obtidos pudessem ser comparados. Diferentes tipos de derivações foram determinados: a primeira derivação, ou DI, que estuda a diferença de potencial entre o braço esquerdo e o braço direito; a segunda derivação, ou DII, que mede a diferença de potencial entre a perna esquerda e o braço direito; e a terceira derivação, ou DIII, que mede a diferença de potencial entre a perna esquerda e o braço esquerdo.
Os eletrodos de membros bipolares também são chamados de eletrodos clássicos ou padrão. Portanto, as derivações clássicas ou padrão são DI, DII e DIII.
Para estudar com mais profundidade as diferentes áreas cardíacas, novos eletrodos, chamados de unipolares, são desenvolvidos. Eletrodos unipolares são aqueles que conectam o ponto escaneado do coração com o centro elétrico do coração. No plano frontal, então, as derivações DI, DII e DIII, aVR, aVL e aVF, das quais as três últimas são unipolares, são registradas e estudadas.
Determinação de vetores elétricos . Para localizar um vetor, utiliza-se uma circunferência graduada (fig. 11-8) em que o diâmetro transversal separa os dois campos: um de valores positivos, localizado abaixo e onde os valores angulares variam de 0º a + 180º, e outro de valores negativos, no semicírculo superior que variam de 0º a -180º. Se as demais derivações forem traçadas na referida circunferência divididas por uma linha transversal (representando DI, ou seja, a união entre o braço direito e o braço esquerdo), teríamos DII, que mede a diferença de potencial entre a perna esquerda e a esquerda braço. direito e DIII, que mede a diferença entre a perna esquerda e o braço esquerdo.
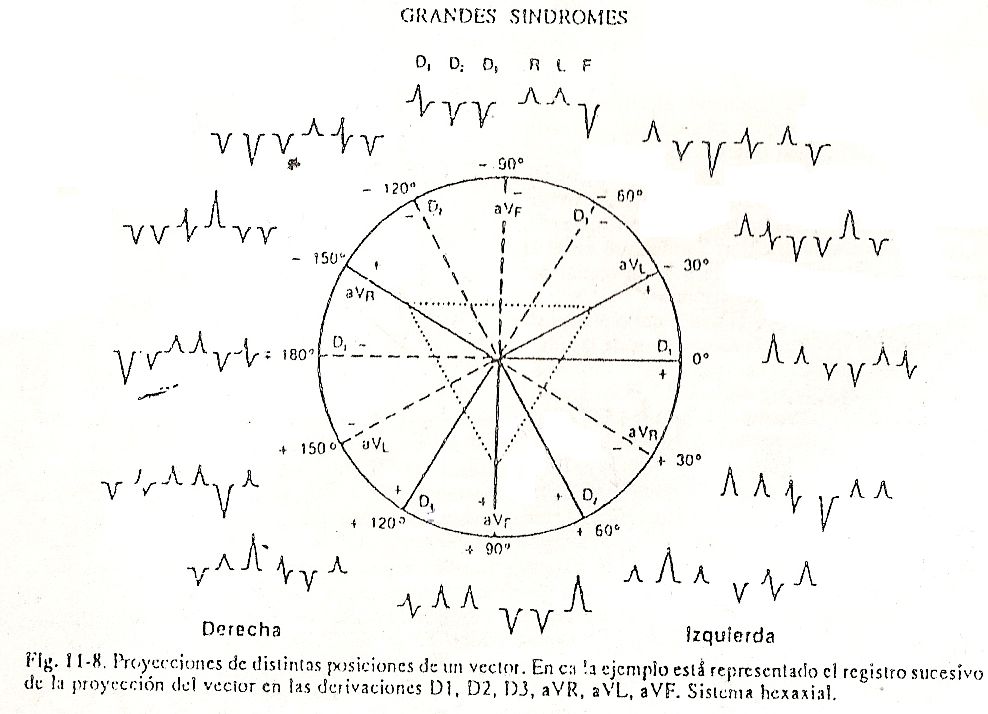
Posteriormente, nessa circunferência são traçadas as derivações unipolares: aVR que mede a diferença entre o braço direito e o centro elétrico do coração; aVL, entre o braço esquerdo e o centro elétrico do coração; e aVF, entre a perna esquerda e o centro elétrico do coração.
Dessa forma, as seis derivações do plano frontal seriam representadas (fig. 11-8). Cada uma das linhas desenhadas deve ser prolongada, cruzando no ponto 0 e continuando até cortar a circunferência novamente. Desta forma, o chamado sistema hexaxial é construído. Por meio desse sistema é possível determinar o vetor AQRS ou o vetor resultante da despolarização ventricular.
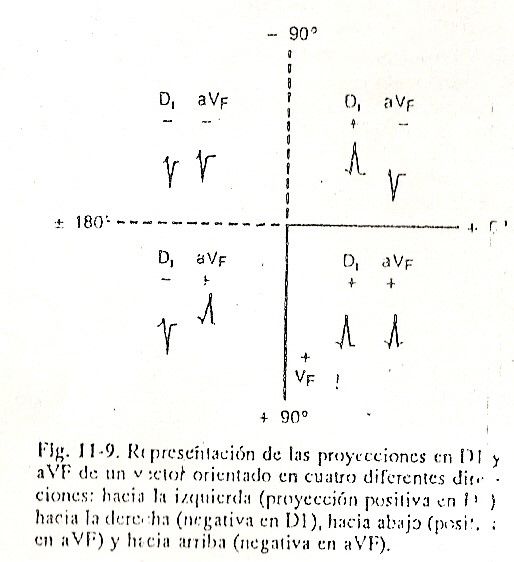
Para estabelecer o eixo elétrico de forma prática, é utilizado um método que facilita a projeção de um vetor no plano frontal e que consiste em observar as áreas do fenômeno estudado - neste caso o complexo QRS - nas derivações DI e aVF . A derivação DI permite saber a orientação para a esquerda se a projeção for positiva, ou para a direita se a projeção for negativa; aVF, sendo vertical, determina a orientação para baixo, projeção positiva, ou para cima, projeção negativa.
Se as áreas tiverem predominância positiva nessas duas derivações, o vetor ficará situado entre 0º e + 90º. Quando a projeção for positiva em DI e negativa em aVF, o vetor ficará localizado entre 0º e -90º, e se a projeção for negativa em DI, o vetor ficará à direita. Se aVF for positivo estará entre + 90º e + 180º e se for negativo entre -90º e -180º (fig.11-9)
 Uma localização mais aproximada do mesmo vetor pode ser obtida, de 30º a 30º, se a projeção em outras derivações for considerada neste momento. Deve-se notar que no círculo das projeções do plano frontal todas as derivações são positivas em uma metade (um hemicírculo é igual a 180º) e negativas na outra. Por exemplo, a derivação DIII é positiva entre + 30º e -150º, no sentido horário. Da mesma forma, aVL é positivo entre -120º e + 60º; a linha que marca a mudança de sinal é a perpendicular à derivação considerada; assim, um vetor localizado entre 0º e + 90º estaria situado entre 0º e + 30º quando, além disso, suas projeções positivas em DI e aVF fossem negativas em DIII.O vetor estaria entre + 30º e +60 quando as projeções fossem positivas em DI e aVL. Por fim, quando em DIII aparecem positivos e em aVL negativos, indicam uma situação entre + 60º e + 90º. O mesmo método pode ser usado para os outros quadrantes.
Uma localização mais aproximada do mesmo vetor pode ser obtida, de 30º a 30º, se a projeção em outras derivações for considerada neste momento. Deve-se notar que no círculo das projeções do plano frontal todas as derivações são positivas em uma metade (um hemicírculo é igual a 180º) e negativas na outra. Por exemplo, a derivação DIII é positiva entre + 30º e -150º, no sentido horário. Da mesma forma, aVL é positivo entre -120º e + 60º; a linha que marca a mudança de sinal é a perpendicular à derivação considerada; assim, um vetor localizado entre 0º e + 90º estaria situado entre 0º e + 30º quando, além disso, suas projeções positivas em DI e aVF fossem negativas em DIII.O vetor estaria entre + 30º e +60 quando as projeções fossem positivas em DI e aVL. Por fim, quando em DIII aparecem positivos e em aVL negativos, indicam uma situação entre + 60º e + 90º. O mesmo método pode ser usado para os outros quadrantes.
O coração é um órgão tridimensional e, portanto, os vetores cardíacos têm uma orientação espacial; como se sabe, dois planos são suficientes para orientar um vetor no espaço. Assim, se as projeções de um vetor nos planos frontal e horizontal forem conhecidas, esse vetor pode estar localizado no espaço.
Além das seis derivações já descritas, seis outras derivações unipolares são registradas na prática diária, que foram designadas V1, V2, V3, V4, V5 e V6 (Fig. 11-10). A localização dessas seis ligações é a seguinte:
V1: na intersecção do quarto espaço intercostal direito com a borda direita do esterno;
V2: na intersecção do quarto espaço intercostal esquerdo com a borda esquerda do esterno;
V3: a meio da distância entre V2 e V4;
V4: na intersecção do quinto espaço intercostal esquerdo com a linha hemiclavicular;
V5: na mesma altura de V4 na intersecção com a linha axilar anterior;
V6: para a mesma linha que V4 e V5 na intersecção com a linha axilar média.
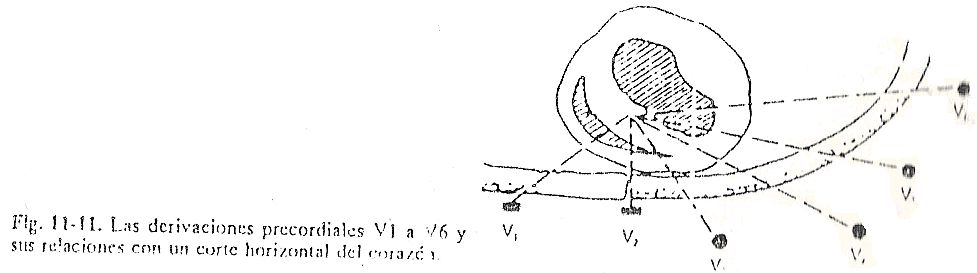
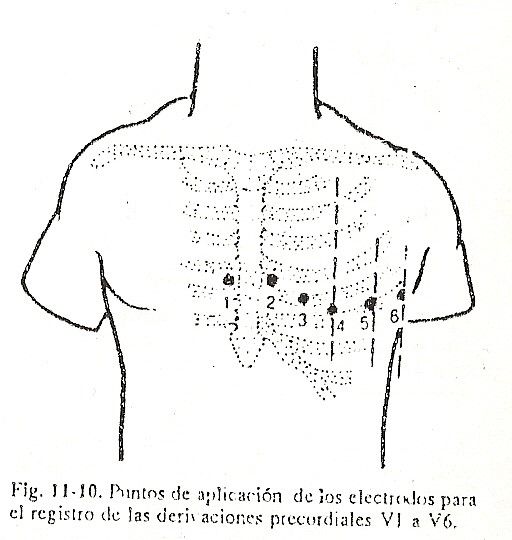 Todos exploram o fenômeno elétrico da face anterior do tórax e são chamados de precordiais. Os eletrodos precordiais são considerados eletrodos do plano sagital. Assim, em um segmento torácico compreendendo a quarta e a quinta costelas e o quarto e o quinto espaços intercostais, as linhas precordiais seriam encontradas (Fig. 11-11 e 11-12).
Todos exploram o fenômeno elétrico da face anterior do tórax e são chamados de precordiais. Os eletrodos precordiais são considerados eletrodos do plano sagital. Assim, em um segmento torácico compreendendo a quarta e a quinta costelas e o quarto e o quinto espaços intercostais, as linhas precordiais seriam encontradas (Fig. 11-11 e 11-12).
O centro elétrico do coração é o ponto onde os vetores cardíacos são aparentemente aplicados; também é chamado de centro de origem aparente dos vetores. Considerando uma seção horizontal do tórax, o centro elétrico é desviado para a frente e para a esquerda; portanto, é projetado na parede lateral mais anteriormente do que no ponto correspondente a V6, e na parede anterior aproximadamente no nível de V2, que está à esquerda da linha média. Por isso, para saber se os vetores AQRS estão orientados para frente ou para trás, basta calcular a polaridade das deflexões na derivação de V2.
Se os complexos QRS são predominantemente positivos em V2, seus respectivos vetores são direcionados para frente; quando, ao contrário, são predominantemente negativos, os vetores são invertidos; e se forem isodifásicos, com soma algébrica igual a 0 em V2, a orientação é perpendicular a esta linha de desvio e, portanto, o vetor está localizado no plano frontal sem se desviar nem para frente nem para trás.
O registro eletrocardiográfico
Coordenadas do papel de registro . No traçado eletrocardiográfico, o tempo é medido por linhas verticais separadas umas das outras por um intervalo constante que corresponde a um valor predefinido. A tensão, por sua vez, está relacionada a linhas horizontais, também separadas entre si por um intervalo fixo, que corresponde a um determinado valor de tensão. Desta forma, é construído um sistema de abcissas e ordenadas que formam uma grade no papel. Em papéis de registro direto comum, a grade indica o seguinte:
Cada linha (vertical e horizontal) está afastada um milímetro da outra, formando assim pequenos quadrados com um milímetro de lado.
Entre cada grupo de cinco quadrados há uma linha mais grossa que delimita quadrados maiores, 0,5 centímetros de cada lado.
 Na prática diária, uma velocidade padrão é impressa puxando o papel. Essa velocidade é de 25 mm / s.
Na prática diária, uma velocidade padrão é impressa puxando o papel. Essa velocidade é de 25 mm / s.
 As ondas são as deflexões P, QRS (que é um complexo), T e U. Os intervalos espaciais são: a) o intervalo PR, que vai do início da onda P ao início do complexo QRS, e que compreende pela onda P e pelo segmento PQ, eb) o intervalo QT, que vai do início do complexo QRS ao início da onda T, e que inclui todo o fenômeno da sístole elétrica ventricular, despolarização e repolarização, que isto é, o complexo QRS, o segmento ST e a onda T. Os segmentos são o PR ou PQ, que vai do final da onda P ao início do complexo QRS, e o ST, do final do complexo QRS ao início da onda P. Vale ressaltar a união do complexo QRS com o segmento ST, denominado ponto j.
As ondas são as deflexões P, QRS (que é um complexo), T e U. Os intervalos espaciais são: a) o intervalo PR, que vai do início da onda P ao início do complexo QRS, e que compreende pela onda P e pelo segmento PQ, eb) o intervalo QT, que vai do início do complexo QRS ao início da onda T, e que inclui todo o fenômeno da sístole elétrica ventricular, despolarização e repolarização, que isto é, o complexo QRS, o segmento ST e a onda T. Os segmentos são o PR ou PQ, que vai do final da onda P ao início do complexo QRS, e o ST, do final do complexo QRS ao início da onda P. Vale ressaltar a união do complexo QRS com o segmento ST, denominado ponto j.
Eletrocardiograma normal
Onda P
No registro eletrocardiográfico da superfície corporal com o padrão usual, a despolarização atrial se manifesta por uma pequena deflexão arredondada, a onda P.
Duração. Representa o tempo total de despolarização dos átrios e varia com a idade do indivíduo e a frequência cardíaca.
A duração da onda P, geralmente obtida em DII, tende a ser maior quanto maior a idade, variando de 0,06 a 0,09 seg. em crianças e de 0,08 a 0,11 seg. em adultos; é menor quanto maior for a frequência cardíaca. Esses dois fatores são os mais importantes e devem sempre ser levados em consideração ao avaliar a duração de uma onda P para estabelecer se há ou não anormalidades na despolarização atrial. A duração média da onda P é de 0,085 segundos.
Morfologia. A onda P normal é arredondada, monofásica e, ocasionalmente, tem pequenas elevações, de modo que entre um pico e outro não há mais de 0,03 segundos. Em indivíduos jovens ou simpaticotônicos e em aumentos da freqüência cardíaca, ondas P agudas podem ser vistas, mas com uma voltagem dentro dos limites normais.
Amplitude. A tensão máxima da onda P em indivíduos normais está entre 0,25 e 0,30 mV, ou 2,5 a 3 mm, medida a partir da derivação DII.
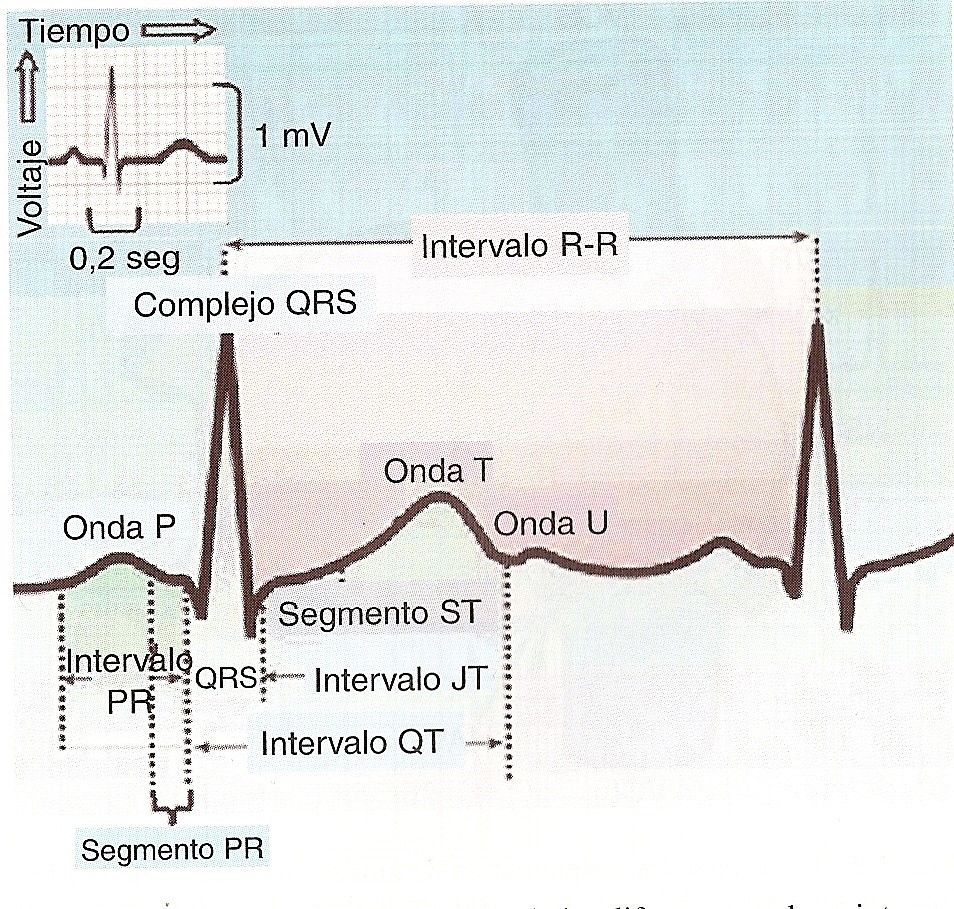 Fig. 11-13 Ondas e intervalos de ECG normais. Fig. 11-13 Ondas e intervalos de ECG normais.
|
Polaridade. A onda P na superfície corporal pode ser positiva, negativa ou isoelétrica, dependendo da orientação do vetor de despolarização atrial.
Como já visto, a orientação média da despolarização atrial normal aponta para baixo e para a esquerda, com pouca ou nenhuma inclinação para trás. Por esse motivo, as ondas P são normalmente negativas nas regiões superior e direita do tórax, tanto anterior como posteriormente, e positivas na região inferior esquerda.
Entre essas duas zonas de positividade e negatividade existe uma faixa estreita onde as ondas P isodifásicas são registradas, demarcando o plano dos potenciais de transição, denominado plano 0.
Orientação do vetor AP. O eixo elétrico de P no plano frontal está normalmente situado, em cerca de 97% dos casos, entre + 30º e + 70º; a variação neste plano vai de -30º a + 90º; Valores em torno de + 90º com ondas isodifásicas apenas em DI são registrados no caso de dextrocardia ou mais raramente em pacientes com doença cardíaca. A orientação normal média é considerada em torno de + 60º.
O eixo ou vetor AP é nomeado com o mesmo sistema hexaxial e da mesma forma que determinamos o vetor AQRS.
Segmento de PR e intervalo de PR
Ao final do registro P, um segmento isoelétrico, denominado segmento PR, é inscrito no ECG, que deve ser medido desde o final da onda P até o início do complexo QRS, quer comece com uma onda Q ou um Onda R Normalmente este segmento não apresenta irregularidades superiores a 0,5mm e tende a se registrar no sentido oposto ao do P precedente, conforme a freqüência cardíaca aumenta. O intervalo PR é medido desde o início da onda P até o início do complexo ventricular rápido, quer comece com uma onda R ou uma onda Q. A RP varia com a idade do indivíduo e com a frequência cardíaca, existem tabelas que permitem avaliar para um determinado caso qual a duração máxima normal desse intervalo.
Normalmente consideramos que a RP não deve ultrapassar 0,20 segundos em adultos.
Complexo QRS
Duração. O período de inscrição do complexo QRS, que representa a duração total da despolarização dos ventrículos, varia desde o início da despolarização septal - início da onda Q - até o final da despolarização das porções basais do septo. e os ventrículos, o fim da onda S. Da mesma forma que para a onda P, a duração do QRS tende a ser tanto maior quanto maior for a idade do indivíduo e menor a freqüência cardíaca.
A duração do QRS aumenta com a idade, mesmo sem alterações na frequência, e com o aumento da área de superfície corporal. É maior em atletas que apresentam certo atraso na porção final do complexo QRS.
Normalmente, o QRS é registrado em 0,05 a 0,16 segundos. Uma duração de 0,11 em adultos é suspeita e aparece muito raramente em pessoas normais; o mais frequente é que esteja relacionado a distúrbios da condução intraventricular do estímulo ou com aumento ventricular.
Morfologia. A morfologia do complexo QRS normal é extremamente variável nas diferentes observações. A projeção, é uma dada derivação, dos três vetores principais do fenômeno de ativação ventricular, produz deflexões de tamanho e polaridade variáveis, de acordo com a orientação espacial da linha de derivação e de cada um dos vetores. A posição anatômica do coração influencia o registro do complexo QRS normal.
Posteriormente, serão mencionadas as diferentes morfologias que o complexo QRS e cada uma de suas ondas - onda Q, onda R e onda S - podem apresentar de acordo com as diferentes alterações patológicas do coração.
Amplitude. A voltagem do complexo QRS varia amplamente e depende de condições cardíacas e extracardíacas, como o ambiente condutor que circunda o coração.
Em crianças com parede torácica fina, a voltagem é relativamente alta. Só a prática quotidiana da interpretação electrocardiográfica permitirá formar um critério de valoração aproximada dos complexos de alta tensão em cada caso particular, para julgar se se encontram dentro ou fora dos limites normais.
A baixa tensão é considerada existente quando nenhuma deflexão positiva ou negativa dos terminais clássicos excede 5 mm, ou quando a soma de todas as deflexões R em DI + S em DI + R em DII + R em DIII + S em DIII não excede 15 mm .
Nas derivações precordiais, considera-se que existe baixa tensão quando as amplitudes da onda R mais a da onda S não excedem 9 mm e 7 mm em V2 e V6, respectivamente.
Obesidade, enfisema pulmonar, efusões e edema são condições extracardíacas que favorecem o registro de complexos de baixa voltagem.
Polaridade. A despolarização do ventrículo médio, dominada pela alta voltagem dos fenômenos elétricos que ocorrem durante a atividade elétrica do ventrículo esquerdo, é normalmente orientada, em indivíduos adultos e normolíneos, para baixo, para a esquerda e para trás (orientação do vetor II). Como consequência, complexos QRS predominantemente positivos serão registrados nas regiões ântero-esquerda e póstero-esquerda do tórax, e complexos predominantemente negativos à direita do precórdio e nas regiões próximas ao ombro direito geralmente serão registrados.
Orientação do vetor AQRS. O eixo elétrico do QRS em indivíduos, normalmente no plano frontal, varia amplamente nos extremos de -40 a + 130º. Idade e tipo constitucional são os principais fatores a serem levados em consideração na orientação do AQRS. A direção média do vetor em adultos é de + 40º e + 60º em crianças de um a doze anos.
Em neonatos, o vetor AQRS é direcionado para a direita, para baixo e para frente, aproximadamente a + 110º ou + 120º. Isso se deve ao predomínio do coração direito nessa idade.
À medida que o ventrículo esquerdo desenvolve seu desenvolvimento fisiológico, o vetor se desvia para a esquerda, em adultos sua posição normal é para este lado. Depois dos quarenta anos, os AQRS a + 30º e + 40º são frequentes.
Segmento ST
O intervalo entre o final do complexo QRS e o início da onda T é denominado segmento ST. O ponto de junção entre o final do QRS e o início do segmento ST é chamado de ponto j.
Geralmente, não há um limite claro entre o segmento ST e o início da onda T, e ambas as partes representam o processo de repolarização ventricular que começa no nível de inscrição do ponto j e termina no final da onda T.
O segmento ST é isoelétrico ou apresenta um ligeiro desnível.
Então T
Deve-se notar que, na prática, a duração isolada da referida onda não é medida, e que esta medição está incluída no cálculo do intervalo QT. A voltagem da onda T é relativamente menor do que a do QRS e é avaliada sem grande precisão na interpretação cotidiana. As ondas T de alta voltagem, tendendo a ser pontiagudas, aparecem principalmente nas derivações precordiais e em indivíduos normais, vagotônicas ou na bradicardia sinusal.
A onda de repolarização ventricular tende a ser de pequena amplitude nas derivações nas quais o vetor está orientado perpendicularmente e em indivíduos simpaticotônicos com taquicardia sinusal.
Onda AT menor que 0,1mV em DI é considerada patológica. No entanto, esse fato foi observado em indivíduos normais.
Morfologicamente, a onda T é arredondada e assimétrica, com a primeira porção mais lenta que a segunda. A polaridade da onda T depende da orientação do vetor AT. O referido vetor AT é determinado, no sistema hexaxial, de acordo com a polaridade da onda T nas diferentes derivações, como é feito com o vetor AQRS.
Intervalo QT
O período entre o início do complexo QRS e o final da onda T é chamado de intervalo QT e corresponde à duração total da sístole elétrica ventricular. Em geral, QT é melhor visto na derivação DII. O intervalo QT é mais longo nas mulheres do que nos homens e varia inversamente com a frequência cardíaca. Por esse motivo, quando o segmento ou intervalo QT é determinado, esse intervalo deve ser corrigido para a frequência cardíaca, pois em frequências cardíacas baixas, no caso de bradicardia sinusal, o QT será prolongado e encurtado na taquicardia sinusal.
O QT corrigido normal está dentro de 0,42 a 0,44 segundos. Para determinar o QT corrigido, o intervalo QT é medido em centésimos de segundo e então dividido pela raiz quadrada do tempo do período RR. Dessa forma, é possível estabelecer o que é chamado de QT corrigido para a freqüência cardíaca.
Então você
Após a onda T, uma pequena deflexão arredondada chamada onda U pode ser observada, principalmente nas derivações precordiais de V3 e V4. Possui a mesma polaridade da onda T, no máximo 10% de sua amplitude nas derivações precordiais. A amplitude da onda U é inversamente proporcional à freqüência cardíaca, sendo maior em atletas bradicárdicos e menor em crianças taquicárdicas.
A gênese da onda U é altamente debatida. Duas hipóteses são suportadas: a primeira sugere que seja o resultado da diferença de potencial entre os músculos subendocárdicos, especialmente os papilares, e os músculos subepicárdicos durante a repolarização ventricular, provavelmente secundária a diferenças nas concentrações iônicas. O segundo considera que representa a repolarização das fibras do sistema Purkinje.
Eletrocardiograma patológico
Crescimento da orelha
Crescimento do átrio direito. O diagnóstico eletrocardiográfico é feito pelos seguintes sinais:
Desvio AP à direita entre + 60º e + 90º.
Tensão P aumentada em DII, DIII e aVF.
Ondas P simétricas e com pico nas mesmas derivações.
Onda P de duração normal.
P difásico e geralmente com grande predomínio de sua positividade, do tipo + + - em V1 e V2.
Inscrição rápida da deflexão intrínseca de P em V1 e V2.
Esse padrão eletrocardiográfico é o usualmente encontrado nas tricúspides (estenose ou insuficiência) de origem reumática. Sinais de aumento do átrio esquerdo também aparecem nos mitrotricúspides devido ao acréscimo de estenose mitral ou regurgitação.
Outra condição que também determina o crescimento do átrio direito é o efisema pulmonar com hipertensão no pequeno circuito: coração pulmonar crônico (Fig. 11-14)
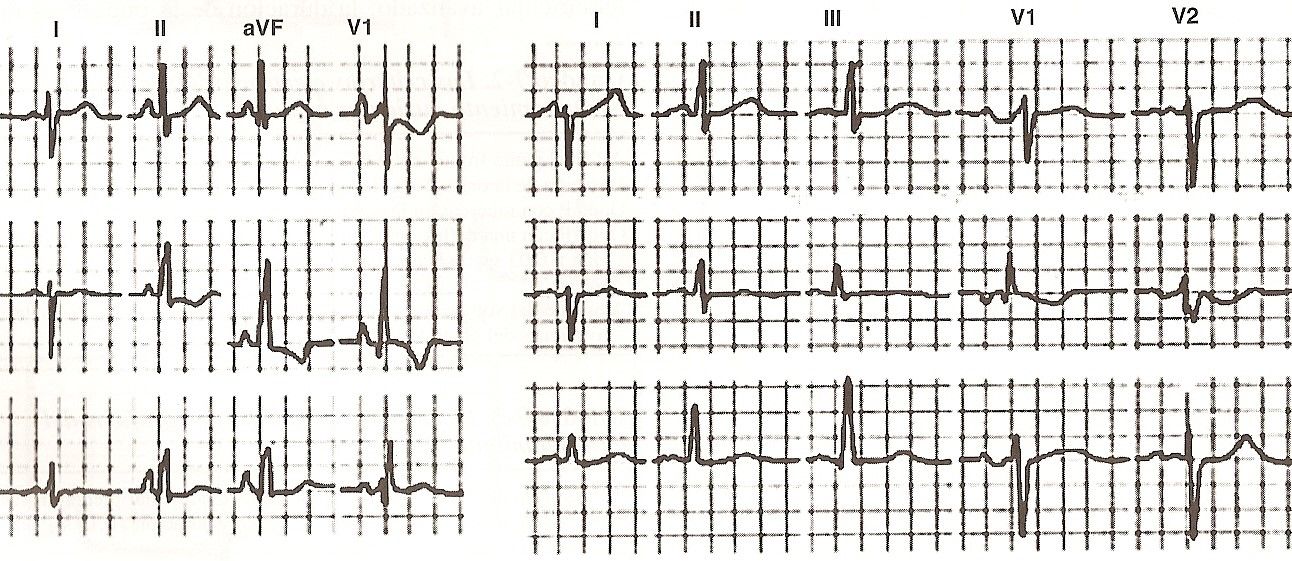 Fig 11-14 Crescimento do átrio direito, Fig 11-15 Crescimento do átrio esquerdo |
1. Desvio AP para a esquerda, entre + 30º e 0º.
2. Aumento da duração da onda P, mais de 0,11 seg.
3. P com entalhes e obturações nas derivações padrão.
4. Aumento da voltagem do segundo pico de P, sinal de hipertrofia.
5. Onda P do tipo + - - em V1 e V2.
6. P bimodal no precordial V3 e V4 ou de V3 a V6.
A estenose e a regurgitação mitral são as condições que produzem os maiores crescimentos no átrio esquerdo. A hipertensão e as condições aórticas seguem em importância.
Crescimento binaural. Para compreender os sinais eletrocardiográficos de crescimento em ambos os átrios, é suficiente apontar que em condições como a mitotricúspide, em que há repercussão hemodinâmica ou anatômica em ambos os átrios, o ECG pode registrar as alterações elétricas descritas para cada um dos crescimentos em o mesmo tempo. fones de ouvido (Fig. 11-16).
1. O eixo de P desvia da direita para a esquerda de acordo com o crescimento predominante, ou permanece em uma posição normal se os crescimentos forem proporcionalmente semelhantes.
2. Variações padrão podem apresentar ondas P bimodais amplas e entalhadas de crescimento do átrio esquerdo, com aumento da voltagem do primeiro pico ou modo, correspondendo ao crescimento do átrio direito.
3. Em alguns casos, os sinais de aumento do átrio esquerdo se manifestam nas derivações padrão (P largo e entalhado), enquanto em V1 e V2 a onda P é difásica com predomínio de positividade e rápida inscrição de deflexão intrínseca, o que sugere acréscimo à direita crescimento atrial.
4. O padrão reverso é menos frequente, ou seja, manifestação de aumento do átrio direito em padrão e aumento do átrio esquerdo em V1 e V2.
5. Sinais de crescimento atrial direito nos padrões (AP à direita e P acuminado), acompanhados por ondas P bimodais nos precordiais V3 e V4, ou de V3 a V6.
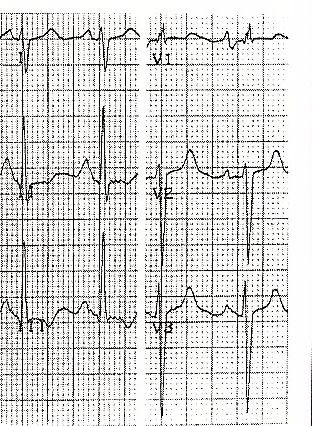 Fig. 11-16 Crescimento biatrial Fig. 11-16 Crescimento biatrial
|
Crescimento Ventricular
As alterações eletrocardiográficas encontradas na hipertrofia ventricular são consequência do crescimento da massa ventricular. Na hipertrofia ventricular esquerda, quase sempre ocorrem rotações do coração no sentido anti-horário em torno do eixo longitudinal e horinzontalização do mesmo coração em relação ao eixo ântero-posterior.
Hipertrofia ventricular esquerda (Fig. 11-17). É caracterizada pelas seguintes manifestações eletrocardiográficas:
1. Aumento da tensão QRS. Na hipertrofia ventricular esquerda, a magnitude dos vetores septais e da parede livre do ventrículo esquerdo aumenta. Sabe-se que o vetor I determina a negatividade inicial, onda Q em V5 e V6 e positividade (onda R) em V1 e V2. Por sua vez, o vetor II origina a onda R nas derivações precordiais esquerdas e a onda S nas derivações direitas.
Portanto, quando há crescimento da parede livre do ventrículo esquerdo, observamos um aumento na voltagem das ondas R nas derivações V5 e V6, que estão orientadas para o ventrículo esquerdo, e de S nas derivações que registram as variações de potencial. no ventrículo direito, como V1 e V2. Em casos de hipertrofia septal, ondas Q de maior voltagem e maior duração são vistas em V5 e V6 (Fig. 11-18).
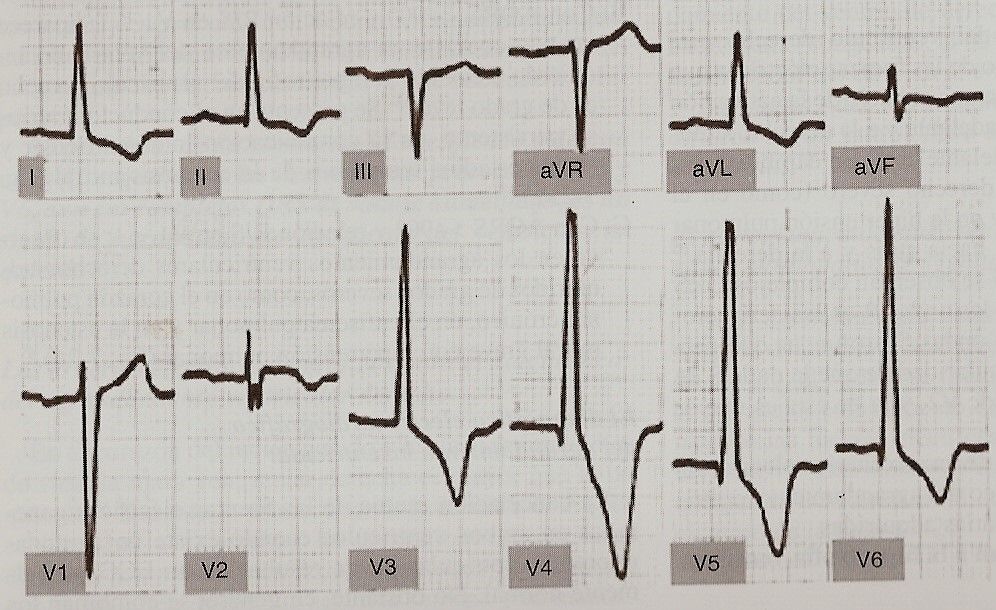 Fig 11.17 Sobrecarga ventricular esquerda Fig 11.17 Sobrecarga ventricular esquerda
|
2. Atraso de deflexão intrínseca. Além do aumento da magnitude dos vetores 1 e 2, o aumento da espessura do músculo ventricular requer um tempo de ativação maior; a frente de onda bipolar deve percorrer um espaço maior, por isso o tempo decorrido entre o início da ativação ventricular (início do complexo QRS) e o ápice da onda R é aumentado em V5 e V6. Normalmente este tempo, ou tempo de inscrição de deflexão intrínseca, não é maior que 0,045 seg. em tais derivações. Se a deflexão intrínseca for registrada em um tempo mais longo é um sinal de grande valor no diagnóstico de hipertrofia ventricular esquerda.
3. Desvio de AQRS para a esquerda. Junto com o acima exposto, ocorrem mudanças nas posições anatômicas e elétricas do coração. Em relação ao primeiro, o coração freqüentemente gira em seu eixo ântero-posterior e assume a posição horizontal. Simultaneamente, ele gira em seu eixo longitudinal no sentido anti-horário. Este tipo de curva é reconhecido pela presença de uma onda Q em DI e de uma onda S em DIII, denominada Q1S3. A rotação no sentido anti-horário ou levógira, junto com a posição horizontal, determinam que o vetor II, o mais poderoso nesta variedade de hipertrofia ventricular, aponta para a esquerda, para cima e para trás.Entende-se que o vetor médio de ativação ventricular é desviado para a esquerda e para cima no triângulo de Eindhoven ou sistema hexaxial, e que a voltagem da onda R aumenta em aVL.
4. Plano de transição para a direita. A levorotação determina que uma área maior do ventrículo esquerdo seja exposta na face anterior do coração. Por esse motivo, existem mais derivações precordiais que registram a morfologia unipolar do ventrículo esquerdo, por exemplo, de V3 a V6.
Os complexos de transição RS que correspondem à massa septal anterior e inferior direita são registrados na região precordial, mais à direita do que o normal. Este sinal é conhecido como deslocamento para a direita do plano de transição.
5. Índice de Lewis. É conhecido como índice de Lewis, que é expresso na seguinte equação.
(R1 + S3) - (R3 + S1) = magnitude em mm.
Os valores normais do índice de Lewis estão entre +17 e -14 mm. Valores maiores que +17 são fortemente sugestivos de hipertrofia ventricular esquerda. Porém, em alguns jovens com vagotonia e em atletas, índices com valores maiores que + 17mm são frequentes, sem conseguir demonstrar o crescimento do ventrículo esquerdo.
6. Alterações no segmento ST e na onda T. Na hipertrofia ventricular esquerda ocorrem alterações na repolarização ventricular, ou seja, no segmento ST e na onda T, não apenas relacionadas à maior espessura do músculo ventricular, mas também ao tipo de sobrecarga hemodinâmica imposta pela doença cardíaca. Na hipertrofia ventricular esquerda, as ondas T nas derivações precordiais esquerdas V5 e V6 são negativas, opostas à área positiva do QRS. A maior espessura do músculo da parede livre do ventrículo esquerdo retarda a ativação do músculo próximo ao epicárdio e conseqüentemente a repolarização do mesmo músculo, a tal ponto que esse retardo é maior que o normal determinado pela pressão intraventricular sobre o músculo próximo ao endocárdio. .Portanto, o vetor de repolarização nos crescimentos ventriculares vai do epicárdio para o endocárdio, afastando-se de V5 e V6. Por esse motivo, observa-se a presença de ondas T (-) nesses precordiais, e que o vetor AT no plano frontal desvia-se para a direita em + 90º, opondo-se ao aqrs que se desvia para a esquerda em aproximadamente 0º.
Falamos de sobrecarga sistólica do ventrículo esquerdo quando uma câmara cardíaca encontra resistência para seu esvaziamento (estenose aórtica ou pulmonar, hipertensão arterial, etc.). Nesse caso, nas derivações precordiais V5 e V6, ondas R francamente positivas serão observadas, com segmento ST e ondas T negativas e AQRS se desviando francamente para a esquerda.
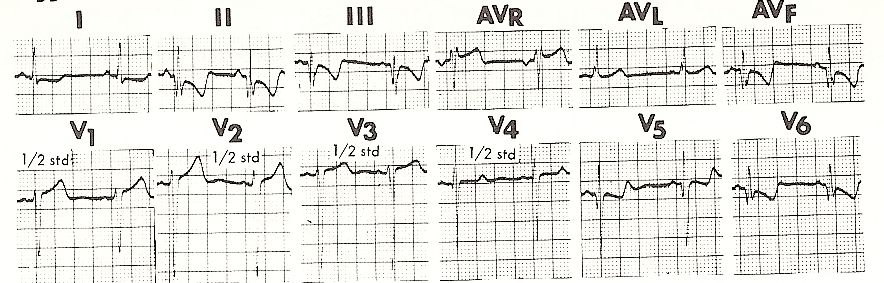 Fig 11-18 Sobrecarga do VE hipertrofia septal |
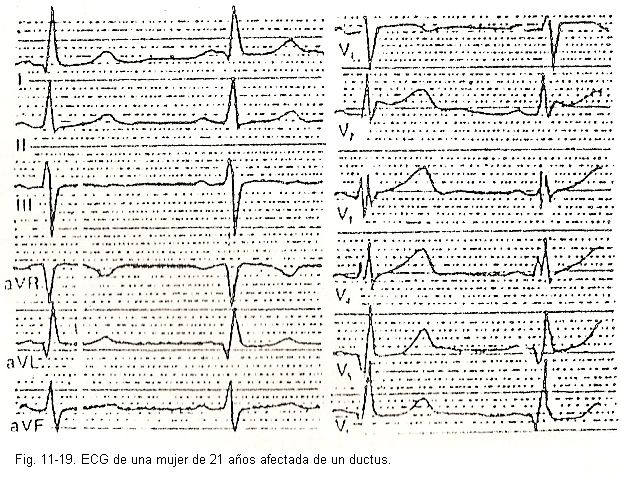
 Por outro lado, na sobrecarga diastólica do ventrículo esquerdo, quando ocorre fundamentalmente uma dilatação desta cavidade (regurgitação aórtica ou mitral, persistência do ducto arterial, etc.), encontrar-se-ão ondas T positivas e altas; eles tendem a ser apontados para V5 e V6 e o vetor AT não se opõe ao AQRS.
Por outro lado, na sobrecarga diastólica do ventrículo esquerdo, quando ocorre fundamentalmente uma dilatação desta cavidade (regurgitação aórtica ou mitral, persistência do ducto arterial, etc.), encontrar-se-ão ondas T positivas e altas; eles tendem a ser apontados para V5 e V6 e o vetor AT não se opõe ao AQRS.
Associações de sobrecarga diastólica com sobrecarga sistólica podem ser encontradas, por exemplo, na estenose aórtica associada à regurgitação aórtica ou mitral.
 O defeito do septo ventricular complicado com hipertensão pulmonar é um exemplo de sobrecarga sistólica do ventrículo esquerdo e sistólica mista do ventrículo esquerdo.
O defeito do septo ventricular complicado com hipertensão pulmonar é um exemplo de sobrecarga sistólica do ventrículo esquerdo e sistólica mista do ventrículo esquerdo.
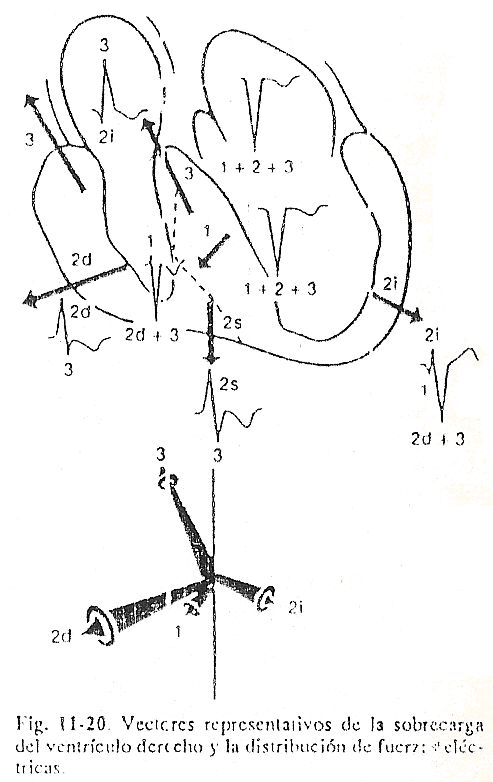
Hipertrofia ventricular direita. No ventrículo direito, como no esquerdo, a hipertrofia é acompanhada por aumento da espessura do músculo, por mudanças na posição do coração e, freqüentemente, por dilatação da cavidade ventricular. Isso resulta na sucessão da ativação cardíaca sendo modificada, seja pela presença de novos vetores ou pela orientação e magnitude diferente dos vetores normais (Fig. 11-20).
A maior espessura da parede livre do ventrículo direito, o septo intraventricular direito inferior e as porções basais do próprio ventrículo determinam forças elétricas importantes que identificamos como vetores característicos do crescimento ventricular.
O vetor 1, que corresponde à ativação septal, geralmente é normal e aponta para a direita, para baixo e para frente. Em poucos casos com grande hipertrofia e dilatação do ventrículo direito, o septo intraventricular localiza-se paralelo ao plano frontal e o primeiro vetor está orientado, ao contrário do normal, para a esquerda, para frente e para baixo. Quando o vetor 1 é normal, ele contribui para R em V1 e V2 e determina a onda Q em V5 e V6. Se o vetor 1 estiver orientado para a esquerda, o Q das derivações da esquerda desaparece e um pequeno Q pode ser inscrito em V1 e V2.
O vetor II, que normalmente corresponde à despolarização da parede livre do ventrículo esquerdo (vetor II esquerdo), parece menor quando equilibrado pelo vetor II direito, correspondendo às forças importantes da parede livre do ventrículo direito. Pelo mesmo motivo, o vetor esquerdo II muda sua orientação, que agora é para frente, para baixo e para a esquerda, em vez de para trás, como de costume.
A onda R relativamente pequena em V5 e V6 é explicada pelo vetor esquerdo II na sobrecarga ventricular direita. As forças da parede livre do ventrículo direito, aumentadas em magnitude proporcionalmente ao grau de hipertrofia, são representadas pelo vetor direito II, que aponta para a direita, para baixo e para frente e determina ondas R altas em V1 e V2 e S profundo em V5 e V6. As forças basais são representadas pelo vetor III, que tem direção semelhante ao normal, mas de magnitude muito maior quando a hipertrofia ventricular direita se estende às regiões basais. Em alguns casos, o vetor III é mais importante do que o vetor II certo. Por enquanto, todos os vetores se afastam das cavidades esquerdas, razão pela qual os complexos QS intracavitários são registrados.
O vetor I aponta para esses lugares e determina a positividade inicial. Os vetores II direita, II esquerda e III se afastam e são responsáveis pelas ondas S. Se a hipertrofia da massa ventricular atinge as porções inferior e anterior do septo interventricular, que correspondem à massa septal direita, as forças elétricas correspondem ao vetor II direita e concomitantemente ao R dos complexos transicionais de V3 e V4.
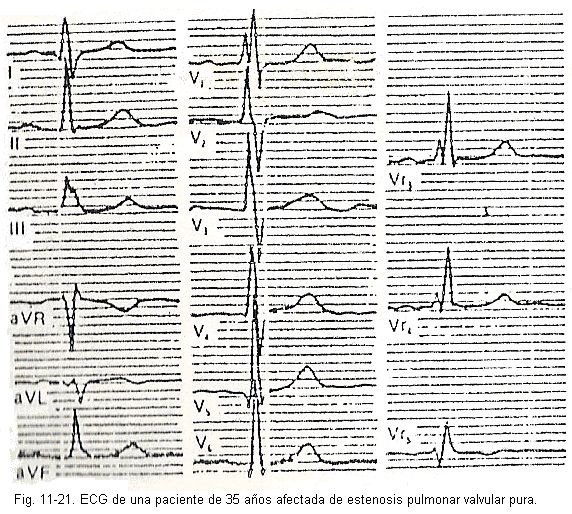 A hipertrofia ventricular pode ter localizações diferentes de acordo com a doença. Os sinais elétricos que sugerem aumento do ventrículo direito são os seguintes (Fig. 11-21)
A hipertrofia ventricular pode ter localizações diferentes de acordo com a doença. Os sinais elétricos que sugerem aumento do ventrículo direito são os seguintes (Fig. 11-21)
1. Aumento da tensão QRS. Quando predomina a hipertrofia da parede livre do ventrículo direito, a maior espessura dessa parede determina um importante vetor direito II, cuja magnitude supera a das forças do ventrículo esquerdo ou vetor esquerdo II. Os complexos ventriculares são do tipo Rsr ou R ou qR em V1. Quando a hipertrofia predomina nas porções basais do ventrículo direito, ondas S profundas serão encontradas, não apenas em V5 e V6, mas às vezes até em V1 a V6. Quando a hipertrofia é das porções inferiores da massa septal direita, um aumento da voltagem da onda R será observado nos complexos de transição.
2. Atraso de deflexão intrínseca. A deflexão intrínseca do ventrículo direito em V1 ou V2 corresponde à porção do complexo QRS que se inscreve desde a maior positividade até a linha isoelétrica. Normalmente, esta porção não excede 0,035 seg. Portanto, valores acima desses são considerados como atrasos na inscrição da deflexão intrínseca.
3. Desvio de AQRS para a direita. Já foi explicado como as forças do vetor nos diferentes tipos de hipertrofia ventricular direita desviam o AQRS para a direita. Deve-se acrescentar que também ocorrem mudanças nas posições anatômicas e eletrônicas do coração, que favorecem essa rotação. O coração pode girar em seu eixo longitudinal no sentido horário, o que determina o aparecimento das ondas S em DI e Q em DIII. Em outras palavras, é o que é chamado de rotação horária S1Q3
4. Plano de transição para a esquerda. Quando a hipertrofia ventricular direita é importante e o septo interventricular é colocado paralelamente ao plano frontal, uma área maior do ventrículo direito é projetada neste plano, razão pela qual mais derivações precordiais registram as variações de potencial do mesmo ventrículo direito . Por esse motivo, nessas derivações a morfologia do ventrículo direito é reconhecida não só em V1 e V2, mas também em V3 e V4 e às vezes até V6. Os complexos são registrados à esquerda deste local usual, em V5 e V6, em vez de V3 e V4. Em outras palavras, há desvio para a esquerda do plano de transição e, portanto, nas derivações V5 e V6 teremos RS.
5. Índice de Lewis. A maior magnitude dos vetores II e III determina um aumento na tensão da onda S em DI e DIII, onde verifica-se que o índice de Lewis atinge valores menores que -14mm. Quanto maior o grau de hipertrofia ventricular, maiores são os valores negativos do índice.
 6. Alterações no segmento ST e na onda T. A onda T em V1 e V2 é normalmente negativa em crianças; a presença de ondas T positivas em V1 e V2 antes de dois anos é patológica e sugere aumento do ventrículo direito. Porém, se a hipertrofia ventricular for considerável, a onda T torna-se negativa e até do tipo isquêmica, ou seja, negativa, simétrica e acuminada.
6. Alterações no segmento ST e na onda T. A onda T em V1 e V2 é normalmente negativa em crianças; a presença de ondas T positivas em V1 e V2 antes de dois anos é patológica e sugere aumento do ventrículo direito. Porém, se a hipertrofia ventricular for considerável, a onda T torna-se negativa e até do tipo isquêmica, ou seja, negativa, simétrica e acuminada.
7. Oposição dos vetores AT e AQRS. Explicações semelhantes às esboçadas para hipertrofia ventricular esquerda podem ser fornecidas na hipertrofia ventricular direita, para entender por que o vetor AT é direcionado para trás e para a esquerda, às vezes para cima, às vezes para baixo. Se não houver distúrbios primários na recuperação ventricular devido ao dano miocárdico somado à hipertrofia, a oposição entre AT e AQRS é característica no plano frontal.
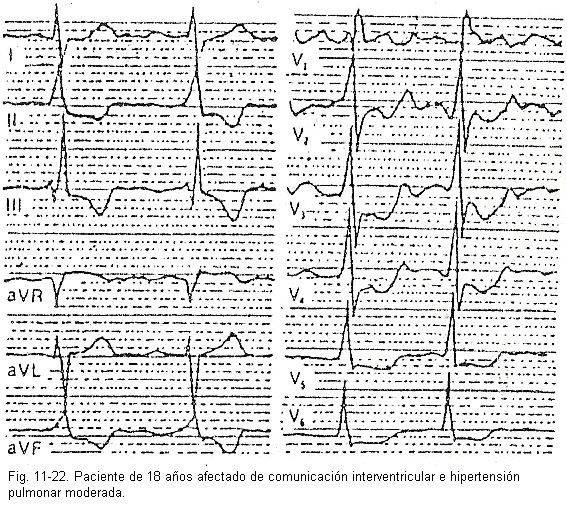
Hipertrofia biventricular. A hipertrofia de ambos os ventrículos é reconhecida por uma combinação dos sinais mencionados acima, prevalecendo aqueles do ventrículo principalmente afetado (Fig. 11-22)
Blocos de ramos
Quando o estímulo sinusal se espalha em uma velocidade mais lenta ou para em um dos ramos do feixe de His, falamos de um bloco de ramo direito ou esquerdo, dependendo do ramo em questão. De acordo com o grau de despolarização do ramo danificado, eles são divididos em blocos completos e blocos incompletos.
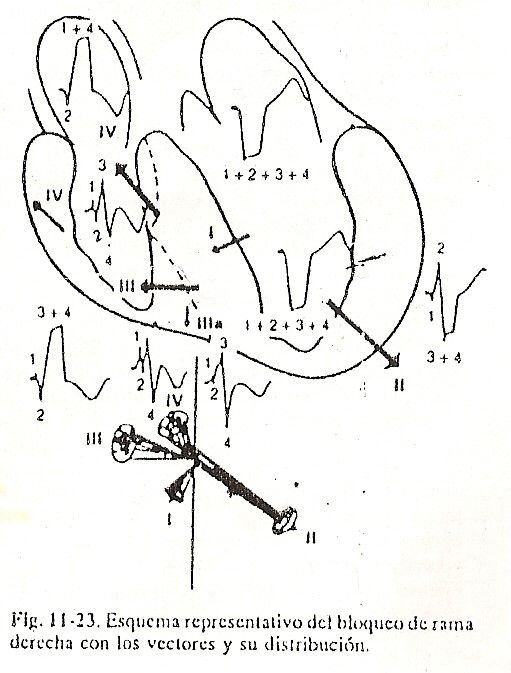 Bloco de ramo direito. O bloqueio de ramo direito completo será descrito primeiro. Quando a lesão do ramo direito bloqueia o estímulo, a ativação ventricular é significativamente alterada. Para facilitar a compreensão, resumimos a ativação em função de quatro vetores, que explicam satisfatoriamente a morfologia unipolar do bloqueio completo do ramo direito (Fig. 11.23).
Bloco de ramo direito. O bloqueio de ramo direito completo será descrito primeiro. Quando a lesão do ramo direito bloqueia o estímulo, a ativação ventricular é significativamente alterada. Para facilitar a compreensão, resumimos a ativação em função de quatro vetores, que explicam satisfatoriamente a morfologia unipolar do bloqueio completo do ramo direito (Fig. 11.23).
Vetor I ou vetor septal. O estímulo descendo pelo ramo esquerdo desce normalmente e ativa o terço médio do septo ventricular como em condições normais. Ou seja, o vetor I é igual ao normal e aponta para a direita e para a frente, e também para cima ou para baixo dependendo da posição do coração. Esse vetor determina uma pequena positividade inicial ou onda r no epicárdio do ventrículo direito em V1 e V2, e uma pequena negatividade inicial ou Q no epicárdio do ventrículo esquerdo e em V5 e V6.
Vetor II ou vetor da parede livre do ventrículo esquerdo. Como na ativação normal, esse vetor corresponde às forças elétricas da parede livre do ventrículo esquerdo. O vetor aponta para a esquerda e ligeiramente para trás, e para baixo ou para cima, dependendo da posição do coração. O vetor II de bloqueio de ramo direito produz a onda R do epicárdio do ventrículo esquerdo e V5 e V6, e uma negatividade ou onda S relativamente pequena no epicárdio do ventrículo direito e em V1 e V2; nas porções inferiores da cavidade ventricular direita, produz uma onda S semelhante à de V1 e V2.
Vetor III ou vetor de salto de onda. Este vetor não tem homólogo na ativação ventricular normal. É a representação de uma forma característica de ativação septal no bloqueio avançado de ramo direito. Corresponde à lenta ativação que ocorre na barreira fisiológica do septo interventricular. Ou seja, é uma propagação lenta do estímulo que avança da esquerda para a direita e leva cerca de 0,02 seg. ao pular a barreira, e então se estende na direção oposta ao normal na massa septal direita, ou seja, da esquerda para a direita. O grande vetor aponta para a frente, para a direita, às vezes para cima e às vezes para baixo.Esse vetor dá origem ao ramo ascendente da onda R e à parte inicial de seu platô no epicárdio do ventrículo direito, ou seja, em V1 e V2; à onda S, pastosa, da derivação epicárdica unipolar, do ventrículo esquerdo em V5 e V6; ao R1 do potencial intracavitário direito, pois este vetor, por estar localizado na parte inferior do septo interventricular, aponta para a cavidade; além da negatividade unipolar intracavitária do ventrículo esquerdo e do átrio esquerdo, dá o ramo ascendente de R e o início de seu platô na cavidade e epicárdio do átrio direito.
Vetor IV ou vetor de ativação das porções basais. Esse vetor resulta em dipolos que ativam as porções anterior e superior da massa septal direita próxima ao cone pulmonar, a crista supraventricular e o terço superior da parede livre do ventrículo direito.
Sua orientação espacial é para a frente e ligeiramente para a direita e para cima. Dá origem à porção final do platô R1 nos unipolares do epicárdio do ventrículo direito e em V1 e V2; ao enchimento final da onda S nas unipolares do ventrículo esquerdo, e em V5 e V6; à parte da negatividade do registro intracavitário atrial esquerdo e ventricular; à negatividade final da onda S na onda unipolar obtida na ponta da cavidade ventricular direita; à porção final do preenchimento de R nos unipolares do epicárdio e na cavidade atrial direita.
O aluno deve lembrar as seguintes morfologias encontradas no bloqueio de ramo direito avançado: o unipolar do epicárdio do ventrículo direito registrado em V1 ou em V1 e V2 é do tipo rsR, com platô preenchido no vértice de R; r é devido ao vetor I ou vetor septal, s é produzido pelo vetor II ou vetor da parede livre do ventrículo esquerdo e R com seu platô é causado pela soma dos vetores III e IV. O unipolar do epicárdio da parede livre do ventrículo esquerdo é do tipo QRS, com onda S preenchida; é registrado principalmente nas derivações V4 e V5, e em corações horizontais em DI e aVL: a onda Q é produzida pelo vetor I ou vetor septal, que se afasta de V5 e V6; a onda S, S engessada,resulta da soma dos vetores III e IV que se afastam do epicárdio do ventrículo esquerdo. O unipolar do átrio esquerdo é do tipo QS e é registrado principalmente em aVL quando o coração está vertical. O unipolar do átrio direito é do tipo qR, com onda R empacotada e com platô, podendo às vezes ser registrado em V1 ou em V1 e V2. O unipolar da cavidade ventricular direita é do tipo rsRS, com ondas R e S coladas. É a morfologia típica em forma de M que pode ocorrer em traçados com bloqueio completo do ramo direito; é dado por uma pequena onda r, uma pequena onda s, uma onda R aumentada e um S compactado em sua duração.O unipolar do átrio direito é do tipo qR, com onda R empacotada e com platô, podendo às vezes ser registrado em V1 ou em V1 e V2. O unipolar da cavidade ventricular direita é do tipo rsRS, com ondas R e S coladas. É a morfologia típica em forma de M que pode ocorrer em traçados com bloqueio completo do ramo direito; é dado por uma pequena onda r, uma pequena onda s, uma onda R aumentada e um S compactado em sua duração. O unipolar do átrio direito é do tipo qR, com onda R empacotada e com platô, podendo às vezes ser registrado em V1 ou em V1 e V2. O unipolar da cavidade ventricular direita é do tipo rsRS, com ondas R e S coladas.É a morfologia típica em forma de M que pode ocorrer em traçados com bloqueio completo do ramo direito; é dado por uma pequena onda r, uma pequena onda s, uma onda R aumentada e um S compactado em sua duração.
Alterações no nível da onda T. A onda T nas derivações unipolares do ventrículo direito epicárdico, intracavitário direito e átrio direito é negativa. A negatividade de T no bloqueio de ramo, neste caso um bloqueio completo de ramo direito, se deve ao fato de que a recuperação do septo interventricular torna-se mais importante do que a recuperação da parede livre do ventrículo esquerdo. O processo de recuperação no bloqueio de ramo direito começa, assim como a despolarização, na superfície septal esquerda e se estende para frente, para a direita e para cima. O vetor dessa recuperação é representado por uma seta que vai da direita para a esquerda, e de cima para baixo e para trás, ou seja, na direção oposta ao caminho percorrido pela recuperação,apontando para a superfície septal e a câmara do ventrículo esquerdo e para longe da câmara do ventrículo direito, do epicárdio direito e do átrio direito. Por esse motivo, registra-se positividade na cavidade e epicárdio do ventrículo esquerdo e negatividade na cavidade e epicárdio do ventrículo direito.
O bloqueio completo do ramo direito é um achado comum em pacientes coronarianos ou pacientes com cardiomiopatias de várias etiologias. Também é observada em alguns casos de endomiocardite reumática com lesões tricúspides e em pacientes com cardiopatia congênita. Excepcionalmente, pode ser encontrado em pessoas com coração, sintomas e radiografia normais (Fig. 11-24).
Bloqueio de ramo direito incompleto. Nos blocos incompletos, o estímulo descendo pelo ramo direito é atrasado, mas atinge as ramificações da rede de Purkinje direita e ativa parte da massa septal direita antes que a frente de ativação descendo pelo ramo esquerdo alcance esses locais. Em outras palavras, a frente de onda descendo pelo ramo direito ativa uma porção do ventrículo direito e o septo interventricular. Quando o retardo é pequeno, a ativação do ventrículo direito é realizada quase que exclusivamente pela frente de onda que se estende do Purkinje direito, e apenas um ligeiro assincronismo é observado no retardo da ativação ventricular do ventrículo direito.
Os vetores basais direitos são posteriores aos vetores basais do ventrículo esquerdo. Como não têm oposição, parecem maiores do que o normal, por outro lado apontam para trás, para a direita e ligeiramente para baixo. Esta forma de ativação final é característica do bloqueio incompleto de ramo direito de grau 1.
Os vetores atrasados determinam uma pequena onda S terminal ligeiramente obstruída em V6 e um complexo rS entalhado ou rSR 'em V1.
Quando o bloqueio é maior, o atraso do ventrículo direito também é maior. Agora, a ativação frontal abaixo do ramo direito é mais atrasada do que a primeira ativação frontal da massa septal esquerda. Esse maior assincronismo faz com que os vetores da face anterior do ventrículo direito predominem sobre as bordas do ventrículo esquerdo; isto, por sua vez, cria um novo vetor que aponta para a direita e para a frente, ora para cima, ora para baixo, dando origem a uma onda S de voltagem mais alta em V6 e uma positividade maior, ou R ', em V1 sem platô apreciável. Essa forma é característica de bloqueio incompleto de ramo direito de grau 2.
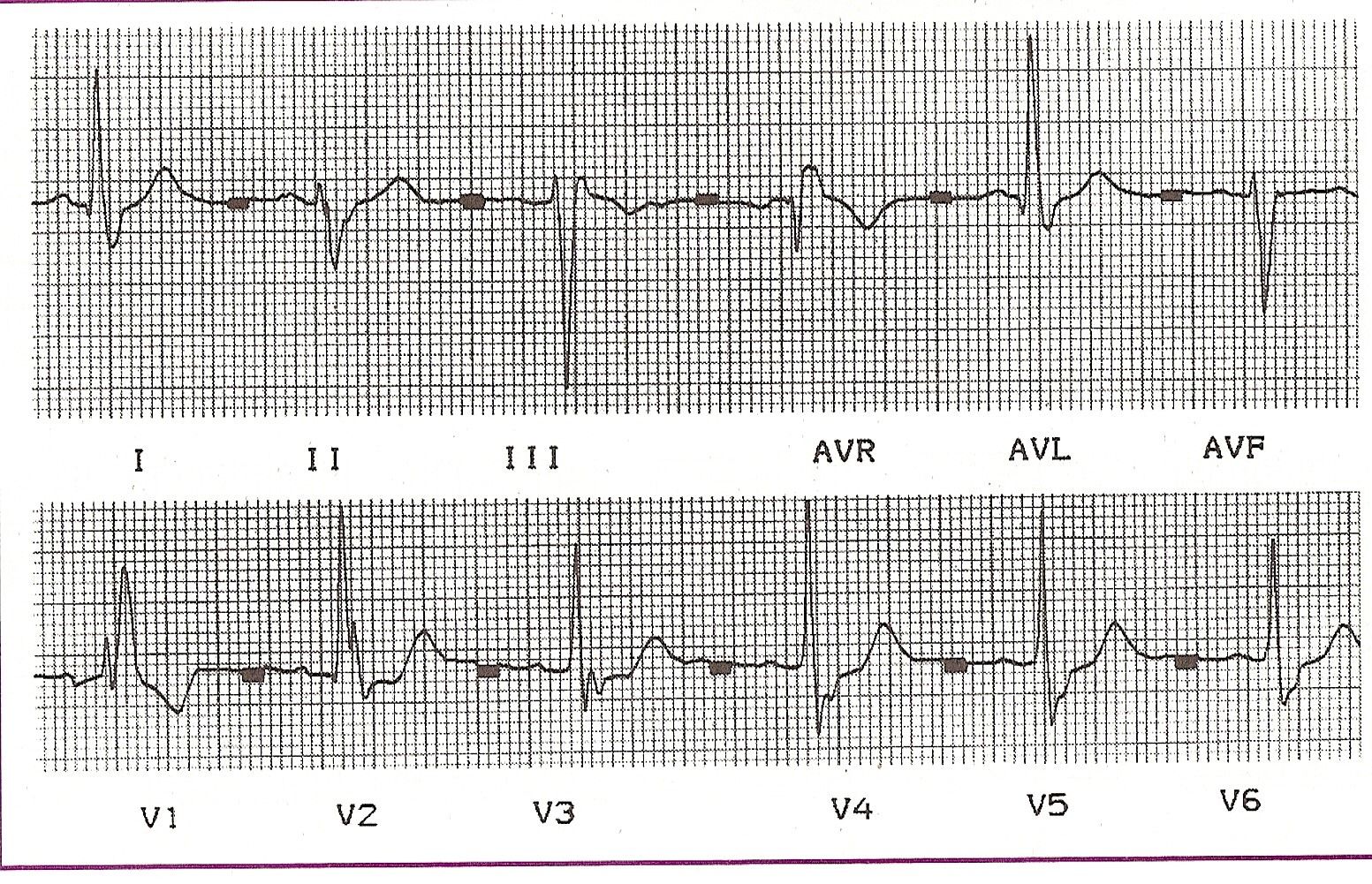
Fig. 11-24 Bloco completo do ramo direito mais hemibloco anterior |
Bloqueios incompletos de ramo direito estão freqüentemente associados a hipertrofia ou dilatação do ventrículo direito. Eles podem ser observados na doença cardíaca reumática com hipertensão pulmonar (estenose mitral), na doença cardíaca pulmonar aguda e em condições congênitas, como defeito do septo atrial.
Bloqueio de ramo esquerdo. Tal como acontece com o bloqueio de ramo direito, o bloqueio de ramo esquerdo completo e o bloqueio de ramo esquerdo incompleto podem ser considerados.
No bloqueio completo de ramo esquerdo, o estímulo não desce por esse feixe e a ativação ventricular é feita de forma totalmente diferente do normal. Na verdade, a ativação começa na zona de distribuição da rede Purkinje que surge no ramo direito do feixe de His. Essa porção muscular está localizada na base do músculo papilar direito, próximo à área do tronco. Por esse motivo, a primeira porção
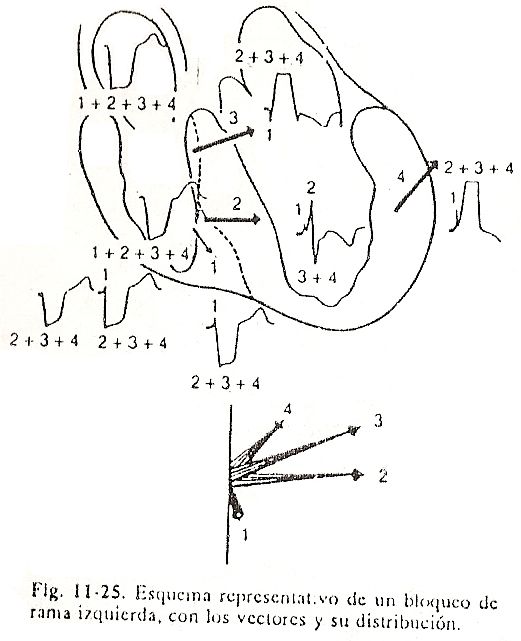 Fig. 11-25 Bloco do ramo esquerdo do miocárdio que despolariza corresponde à superfície inferior e à massa septal direita. Nesse nível, a espessura do miocárdio septal é muito reduzida, e a frente de ativação atinge rapidamente a barreira intra-septal, salta essa barreira e ativa no sentido oposto ao normal, da direita para a esquerda, a espessura da massa septal esquerda e então atinge a parede livre do ventrículo esquerdo. Essa forma de ativação produz assincronismo ventricular significativo com ativação tardia do ventrículo esquerdo. No bloqueio de ramo esquerdo completo, ou grau 3, a ativação é representada por quatro vetores principais (Fig. 11-25 e 11-26).
Fig. 11-25 Bloco do ramo esquerdo do miocárdio que despolariza corresponde à superfície inferior e à massa septal direita. Nesse nível, a espessura do miocárdio septal é muito reduzida, e a frente de ativação atinge rapidamente a barreira intra-septal, salta essa barreira e ativa no sentido oposto ao normal, da direita para a esquerda, a espessura da massa septal esquerda e então atinge a parede livre do ventrículo esquerdo. Essa forma de ativação produz assincronismo ventricular significativo com ativação tardia do ventrículo esquerdo. No bloqueio de ramo esquerdo completo, ou grau 3, a ativação é representada por quatro vetores principais (Fig. 11-25 e 11-26).
Vetor I ou vetor da massa septal direita, anterior e inferior. Esse vetor representa a ativação inicial da massa septal direita, próxima à base do músculo papilar anterior, para posteriormente se estender para a massa septal anterior e inferior direita. O vetor aponta para frente, para baixo e ligeiramente para a esquerda. É de pequena magnitude, para a qual uma pequena onda R se manifesta em V1 e V2 e por uma pequena positividade ou entalhe no ramo ascendente de R em V5 e V6. Portanto, não há onda Q. Às vezes, o complexo ventricular de V1 ou V4 é negativo do tipo QS, porque o primeiro vetor é muito pequeno ou porque sua orientação não é adequada para se manifestar nos registros precordiais certos. No primeiro vetor,
Vetor II ou vetor de salto de onda e baixa massa septal esquerda. Esse vetor é o resultado do salto da barreira intra-septal e da ativação da massa septal inferior esquerda da direita para a esquerda. O salto da onda dura aproximadamente 0,02 seg. e a despolarização da massa septal inferior esquerda leva entre 0,04 e 0,06 seg. O vetor II está localizado na espessura da porção inferior do septo interventricular e aponta para trás e para a esquerda, e também para cima ou para baixo, dependendo se o coração é horizontal ou vertical. O vetor II é de grande magnitude e aponta para a cavidade ventricular esquerda. Esse vetor determina o ramo ascendente da onda R registrado nas câmaras esquerdas e epicárdio do ventrículo esquerdo e nas derivações V5 e V6.
Também do ramo ascendente da onda R registrado nas câmaras esquerdas e epicárdio do ventrículo esquerdo e nas derivações precordiais de V5 e V6. Também do ramo descendente do complexo ventricular obtido nas cavidades atrial e ventricular direita, no epicárdio direito e nos precordiais de V1 a V4.
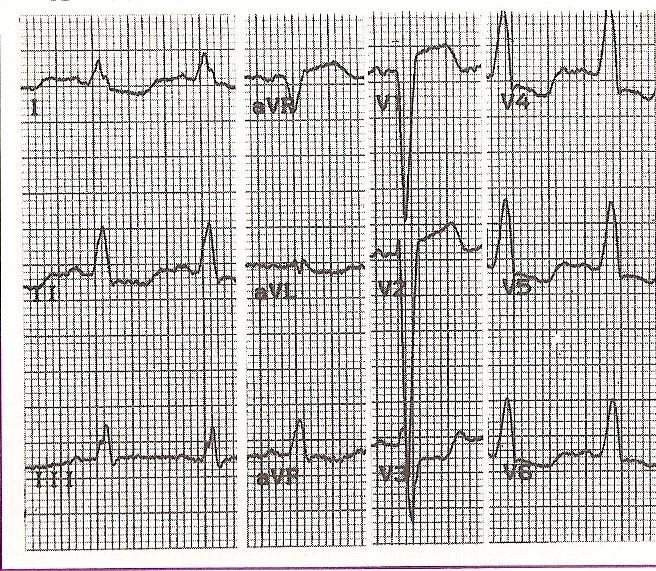 Fig. 11-26 Bloco Completo da Ramificação Esquerda Fig. 11-26 Bloco Completo da Ramificação Esquerda
|
Vetor III ou vetor dos dois terços superiores da massa septal esquerda. Essa força é representada por um vetor que atravessa o septo interventricular em seus dois terços superiores. O vetor aponta para trás, para a esquerda e para cima, mas espacialmente é mais anterior ao vetor II. A seta pode ser imaginada apontando para as porções superiores da câmara ventricular esquerda. O vetor III dá origem à maior parte do platô R, mostrando mais entalhes e obturações nas derivações unipolares registradas no epicárdio esquerdo, em V5 e V6 e no átrio esquerdo. Também causa a porção pastosa dos complexos QS nos registros unipolares obtidos no átrio e ventrículo direitos, bem como nos unipolares de V1 a V4.
Os entalhes e obturações podem ser explicados pelo sentido inverso que o processo de ativação segue na massa septal esquerda, ou seja, ao invés de passar da rede de Purkinje para o músculo, agora avança do músculo para a rede de Purkinje.
Vetor IV ou vetor da parede livre do ventrículo esquerdo. Esse vetor cruza o terço superior da parede livre do ventrículo esquerdo, aponta para trás, para a esquerda e para cima, mas é anterior aos vetores II e III. O vetor IV contribui para o platô e o ramo descendente de R em unipolares obtidos no átrio e epicárdio do ventrículo esquerdo, bem como em V5 e V6. É também responsável pela parte final do complexo QS dos registros obtidos nas cavidades direitas e epicárdio e nas derivações precordiais de V1 a V4. A ação conjunta dos vetores III e IV dá origem à onda S da cavidade ventricular esquerda.
Hemiblocks. Como já visto, o tronco do ramo esquerdo do feixe de ramos de Seus ramos inicialmente na divisão posteroinferior, que vai até a base do músculo papilar posterior, e depois para a divisão anterolaterossuperior mais longa e delgada, que posteriormente cruza obliquamente a esquerda a via de saída do ventrículo continua em direção ao músculo papilar anterior. Ao nível da última divisão, apresenta, em sua porção proximal, uma importante relação anatômica com o ramo direito do feixe de His. Rosembaum et al. mostraram a importância prática dos bloqueios das divisões do ramo esquerdo, que denominaram de “hemibloqueios”: hemibloco anterior esquerdo e hemibloco posterior esquerdo.Esses autores acumularam elementos para unificar amplamente os conceitos sobre esse distúrbio do trânsito e estabeleceram os critérios para seu correto diagnóstico e interpretação eletrocardiográfica. Devemos enfatizar que as designações anterior e posterior não estão relacionadas à orientação do vetor médio de despolarização ventricular, mas aos termos usados para designar anatomicamente as duas divisões do ramo esquerdo.
Esses distúrbios de condução deveriam ser mais corretamente designados como bloqueios de ramo esquerdo da divisão superior e da divisão inferior. Como se verá mais adiante, o desvio dos AQRS no plano frontal é o dado mais importante para fazer o diagnóstico desses tipos de distúrbios de condução.
Assim, o que importa no hemibloqueio anterior é a localização látero-superior esquerda da região bloqueada, o que leva a um desvio do eixo de despolarização ventricular para cima, para a esquerda e não para a frente. No hemibloqueio posterior, e como a área que fica atrasada está localizada inferiormente na região septal, o AQRS desvia para baixo e para a direita.
O aumento da duração dos complexos QRS costuma ser menor nos hemiblocos do que nos bloqueios completos de ramo, uma vez que não há necessidade de o estímulo chegar do ventrículo oposto desbloqueado através do septo intraventricular, como ocorre comumente no ramo direito bloco ou bloqueio de ramo esquerdo. Quando há bloqueio de uma divisão de ramo, o estímulo percorre os ramos não comprometidos do outro e despolariza a rede de Purkinje dependente do fascículo bloqueado por meio de conexões interparenquimatosas.
Hemibloqueio anterior esquerdo. As características eletrocardiográficas dos hemiblocos anteriores são as seguintes:
1. AQRS a -60º.
2. Presença de Q em DI e S em DIII.
3. Presença de S em DIII maior do que S em DII (Fig. 11-27).
Outras variantes que podemos encontrar são as seguintes:
A largura do QRS varia de 0,06 a 0,13 segundos. Isso indica que o hemibloco anterior pode ocorrer com qualquer largura do QRS.
O intervalo PR é normal. Nas derivações precordiais, uma das características fundamentais é a persistência de S até a derivação V6 e, geralmente, o desaparecimento das ondas Q na derivação V4, derivação V5 e V6. Tanto a persistência da onda S até V6 quanto a ausência de ondas Q nas derivações esquerdas são fenômenos inconstantes.
Por isso existem diferentes graus de hemibloqueio anterior, onde se observa a presença de ondas Q em V4, V5 e V6.
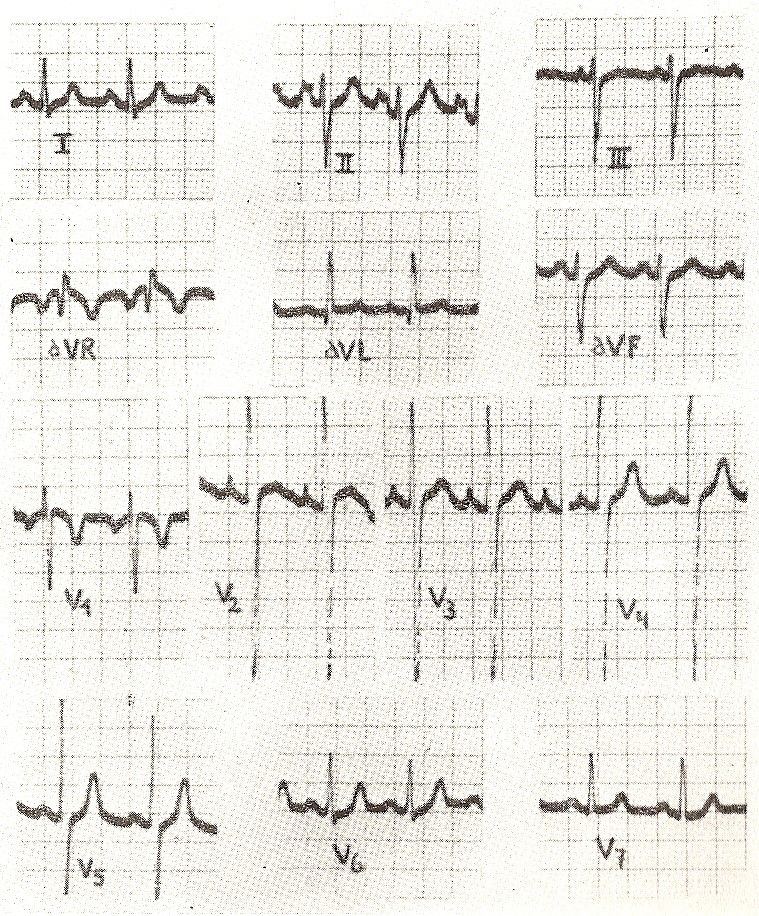 Fig.11-27 Hemibloqueo Anterior. Fig.11-27 Hemibloqueo Anterior.
|
Hemiblock posterior. Menos frequente e mais difícil de identificar com certeza é o hemibloqueio posterior esquerdo, já que corações verticais e pacientes com hipertrofia ventricular direita apresentam achados muito semelhantes, razão pela qual o médico pode não conseguir decidir pela presença de um ou do outro. eventualidade (Fig. 11-28).
Ao contrário, detectar um desvio incomum do eixo para a direita, chave para o diagnóstico em um paciente com cardiopatia esquerda grave, se tornará um elo de grande importância no raciocínio clínico.
No hemibloqueio posterior, a ativação ventricular começa com forças direcionadas para cima, discretamente para a esquerda (em torno de -80ª) e diretamente para a frente, conforme a divisão ântero-superior se despolariza, depois as deflexões r em DI, q em DII eq em DIII. No período seguinte, a orientação do QRS é para baixo e para a direita, registrando as deflexões S em DI, R em DII e R em DIII, com ondas R amplas. No hemibloqueio posterior, portanto, o AQRS desvia-se para + 120º e os complexos ventriculares têm duração normal.
O hemibloqueio posterior está frequentemente associado ao bloqueio completo do ramo direito. Nestes casos, a duração do QRS é maior que o normal, não pela presença do hemibloque, mas pelo bloqueio completo do ramo direito. No plano frontal, a rotação no sentido horário é registrada no hemibloco posterior. O hemibloqueio posterior é raro e frequentemente associado ao bloqueio completo de ramo direito; Sua presença deve ser suspeitada quando um claro desvio da AQRS para a direita e para baixo é observado em um paciente com sobrecarga do ventrículo esquerdo, na ausência de sobrecarga do ventrículo direito, coração pulmonar crônico, infarto anterolateral ou coração muito verticalizado.
Segundo Rosembaum et al., A divisão posteroinferior é a estrutura menos vulnerável a ataques patológicos de todo o sistema de condução intraventricular. Este fato estaria relacionado a fatores anatômicos (maior espessura e menor comprimento) e fisiológicos (maior dromotropismo), bem como a uma vascularização dependente das coronárias direita e esquerda. Assim, sempre que aparece um hemibloqueio posterior, é altamente provável que já exista um comprometimento prévio de outros setores da condução intraventricular.
Bloqueio de ramo bilateral. Esta é uma associação de dados eletrocardiográficos que sugerem uma lesão concomitante de ambos os ramos do feixe de His ou do ramo direito mais um dos hemirramas esquerdos. O que foi descrito constitui um bloqueio bifascicular, enquanto se fosse possível deduzir, pela evolução dos traçados, lesões do ramo direito e dos dois hemirramas esquerdos, falaríamos em bloqueio trifascicular. As situações podem ser inferidas pelo achado de qualquer uma das seguintes combinações: bloqueio de ramo direito mais hemibloqueio anterior esquerdo; bloqueio de ramo direito mais hemibloqueio posterior esquerdo.Bloqueio de ramo direito alternado com bloqueio de ramo esquerdo, um bloqueio de ramo mais bloqueio atrioventricular de primeiro ou segundo grau.
Bloqueio intraventricular indeterminado. Os traçados mostram um evidente atraso na duração total do QRS com entalhes e recheios do mesmo, mas não atingem uma identidade inequívoca para poder atribuí-lo ao ramo direito ou esquerdo. Geralmente são uma expressão de lesões miocárdicas graves e difusas, fibrose, sequelas pós-infarto do miocárdio, endomio- fibrose, miocardite, etc.
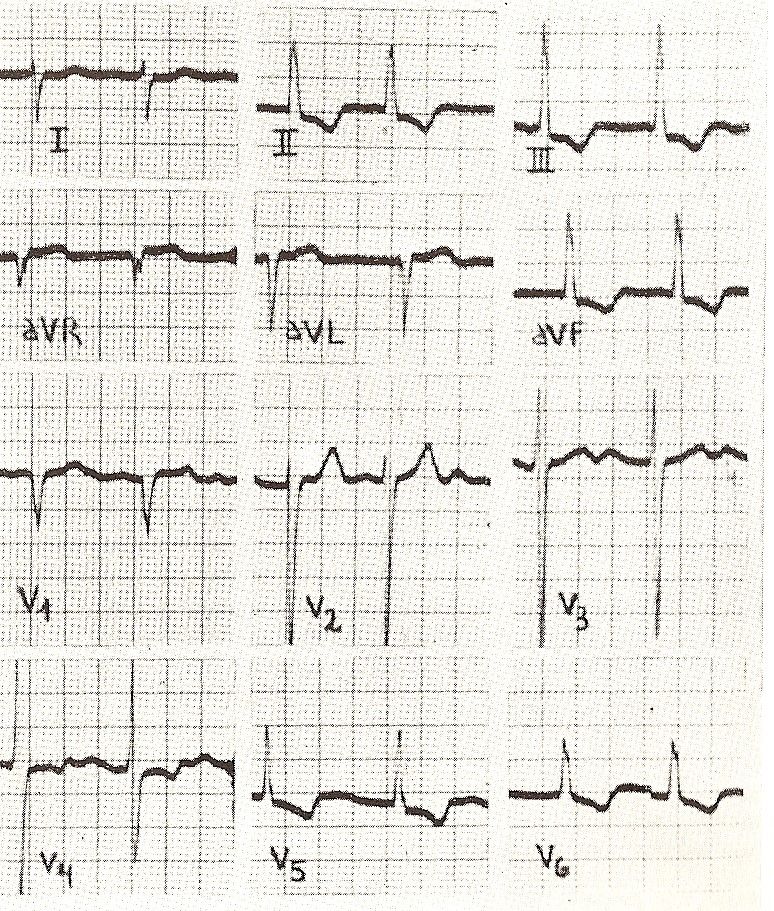 Fig.11-28 Hemibloqueo posterior |
Doença coronariana
O infarto do miocárdio, grau extremo de distúrbio circulatório, é causado pela interrupção, mais ou menos repentina, do fluxo em um ramo das artérias coronárias. Quando totalmente constituído, apresenta áreas grosseiramente concêntricas de menor tamanho a partir da área de necrose, que no ECG se traduzem em áreas de lesão e isquemia localizadas entre as áreas de necrose e o tecido saudável. Ressalta-se que os padrões eletrocardiográficos de isquemia, lesão e necrose, mais ou menos bem definidos e aceitos, decorrem da experiência acumulada em pacientes com doença arterial coronariana, bem como de processos de pesquisa realizados em animais com o intuito de elucidar a eletrogênese da ativação miocárdica e distúrbios de recuperação.
Em eletrofisiologia, a necrose miocárdica é representada por um tecido que perde totalmente a capacidade de ser ativado, comportando-se como um simples condutor de diferenças de potencial existentes em outras áreas do coração. Isso significa que a área necrótica não contribui com seus vetores para o processo de despolarização ventricular, modificando a morfologia do QRS.
Como não ocorre a despolarização da área necrótica, os potenciais originados da despolarização de regiões opostas permanecem liberados e predominam no campo elétrico.
Como resultado disso, a ativação escapa da área comprometida, emergindo vetores que são direcionados da área eletricamente negativa de necrose para o tecido saudável relativamente positivo.
Um eletrodo explorador colocado olhando para a área de necrose registrará uma onda negativa inicial, uma onda Q profunda ou apenas uma onda R de voltagem mais baixa do que a registrada anteriormente (Fig. 11-29).
As ondas Q de tecido morto têm várias características que devem ser lembradas:
1. É uma onda Q profunda, cuja tensão é geralmente maior que 25% do R que a segue.
2. É uma onda Q ampla com duração de 0,04 seg ou mais; a duração do Q é proporcional à extensão do tecido morto, enquanto a profundidade ou voltagem é proporcional à espessura do tecido necrótico.
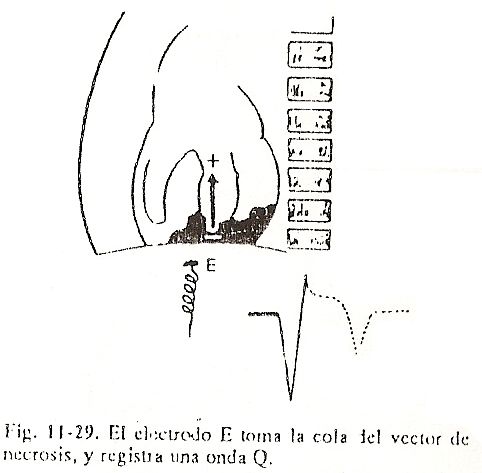 O seguinte é um exemplo: no infarto agudo do miocárdio inferior, ondas Q profundas são observadas nas derivações DII, DIII e aVF, uma vez que são as derivações que olham diretamente para a face inferior do coração.
O seguinte é um exemplo: no infarto agudo do miocárdio inferior, ondas Q profundas são observadas nas derivações DII, DIII e aVF, uma vez que são as derivações que olham diretamente para a face inferior do coração.
Quando a necrose está localizada na região ântero-septal do miocárdio, as forças iniciais de despolarização ventricular apontam para trás. Haverá então ondas R decapitadas em V1, V2 e V3, com os complexos ventriculares substituídos por complexos do tipo Qr ou diretamente pela inscrição de uma única onda negativa chamada de onda QS, em vez de rS.
Teoricamente, no coração em repouso, todas as células são polarizadas e um eletrodo colocado em sua superfície não detectaria a diferença de potencial. Quando ocorre uma lesão miocárdica, seja por distúrbio do suprimento sanguíneo ou por qualquer outro fator, surge uma diferença de potencial entre a área eletronegativa comprometida e o músculo eletropositivo saudável. Esta diferença de potencial a que nos referimos, seria devido a uma alteração entre a concentração intracelular e a concentração extracelular de potássio. O tecido lesado também pode ser definido a partir dessa relação, dizendo que é aquele tecido em que há um gradiente ou queda na relação do potássio intracelular e do potássio extracelular.
Fig. 11.30. Tecido M = morto L = ferido
I = isquêmico N = normal
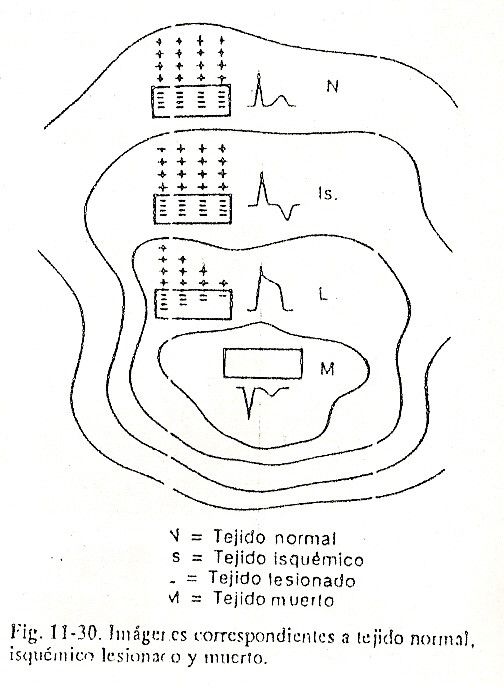 A despolarização é retardada quanto mais quanto maior for o grau de lesão. Isso significa que quanto maior a lesão, maior o retardo na despolarização ou ativação sistólica. A lenta despolarização do tecido lesado determina um atraso na recuperação; Como resultado desse retardo na ativação, as forças elétricas no tecido lesado duram mais e são mais pronunciadas do que o normal. Todas as forças elétricas anormais no tecido lesado podem ser representadas por um único vetor denominado vetor ST ou vetor de lesão.
A despolarização é retardada quanto mais quanto maior for o grau de lesão. Isso significa que quanto maior a lesão, maior o retardo na despolarização ou ativação sistólica. A lenta despolarização do tecido lesado determina um atraso na recuperação; Como resultado desse retardo na ativação, as forças elétricas no tecido lesado duram mais e são mais pronunciadas do que o normal. Todas as forças elétricas anormais no tecido lesado podem ser representadas por um único vetor denominado vetor ST ou vetor de lesão.
Vetor de lesão. Esse vetor se origina no tecido normal adjacente ao tecido lesado e termina no centro da lesão. Nos locais para onde aponta (tecido doente) determina positividade, enquanto dá negatividade nos locais para onde se afasta. Deve-se sempre levar em consideração a localização do sítio da lesão, se é predominantemente subepicárdica ou subendocárdica. Quando predomina no subepicárdio, nas derivações direcionadas para o epicárdio ou para a região do infarto, serão registradas diferenças positivas –ou seja, acima da linha isoelétrica- do ponto j e do segmento ST (Figs. 11-30 e 11-31).
Tomando como exemplo uma área de lesão subepicárdica localizada na face inferior do miocárdio ventricular, o vetor resultante apontará de cima para baixo e, portanto, produzirá elevação positiva do ponto j e do segmento ST em DII, DIII e aVF.
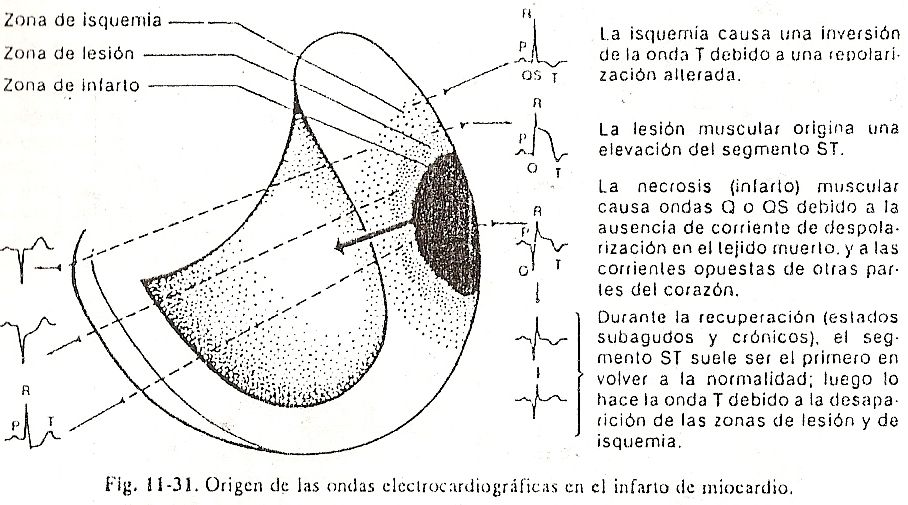 Vetor de isquemia. Do ponto de vista eletrocardiográfico, diz-se que há isquemia de uma região do miocárdio quando o processo de repolarização dessa região é retardado. Esse fenômeno pode ser representado por um vetor de isquemia, que foge da zona isquêmica em direção às regiões que normalmente se repolarizam. Como os defeitos elétricos deste vetor se manifestam durante a repolarização ventricular, modificações na onda T serão observadas. Quando a isquemia é predominantemente subepicárdica, o vetor de isquemia, que foge do epicárdio apontando para o endocárdio, causará ondas T negativas de morfologia diferente das ondas normais, ou seja, pontiagudas e com ramos simétricos.
Vetor de isquemia. Do ponto de vista eletrocardiográfico, diz-se que há isquemia de uma região do miocárdio quando o processo de repolarização dessa região é retardado. Esse fenômeno pode ser representado por um vetor de isquemia, que foge da zona isquêmica em direção às regiões que normalmente se repolarizam. Como os defeitos elétricos deste vetor se manifestam durante a repolarização ventricular, modificações na onda T serão observadas. Quando a isquemia é predominantemente subepicárdica, o vetor de isquemia, que foge do epicárdio apontando para o endocárdio, causará ondas T negativas de morfologia diferente das ondas normais, ou seja, pontiagudas e com ramos simétricos.
Na isquemia subendocárdica, a região epicárdica será a primeira a se recuperar, como normalmente ocorre. Nestes casos, o vetor de isquemia tem a mesma orientação dos vetores de repolarização normais, apontando do endocárdio em direção ao epicárdio já repolarizado. Por outro lado, como a repolarização do endocárdio comprometido ocorre de forma mais lenta, as diferenças de potencial entre a zona isquêmica e o miocárdio normal, por permanecerem presentes por mais tempo, aumentam a amplitude e a duração das ondas T, que são altas , pontiagudo e simétrico.
Em resumo, pode-se dizer que a necrose ventricular modifica o complexo QRS, a lesão desequilibra o segmento ST e a isquemia altera a onda T. Os vetores de necrose e isquemia, com orientação quase paralela, fogem das regiões comprometidas, enquanto o vetor de lesão, oposto aos dois primeiros, aponta para essas regiões.
Diagnóstico topográfico de infarto do miocárdio. A orientação dos vetores, representativos dos defeitos elétricos decorrentes de um infarto do miocárdio, permite que a localização da área comprometida seja determinada com alguma precisão. Embora às vezes haja certas divergências entre as deduções eletrocardiográficas e os achados post-mortem, em muitos outros casos, uma concordância satisfatória é obtida entre esses elementos, concordância que aumenta à medida que mais experiências e estudos anatomoclínicos se tornam disponíveis (Figs. 11 -32 e 11-33) .
Infartos localizados na parede anterior. Eles podem ser divididos em:
1. Anteroseptal: geralmente é visto nas derivações V1, V2 e V3.
2. Anterolateral: manifesta-se principalmente nas derivações V4, V5, V6, DI e aVL.
3. Lateral alto: registrado apenas nas derivações DI e aVL e, ocasionalmente, também nas derivações V2 e V3.
4. Anterior extenso: visto nas derivações V1 a V6.
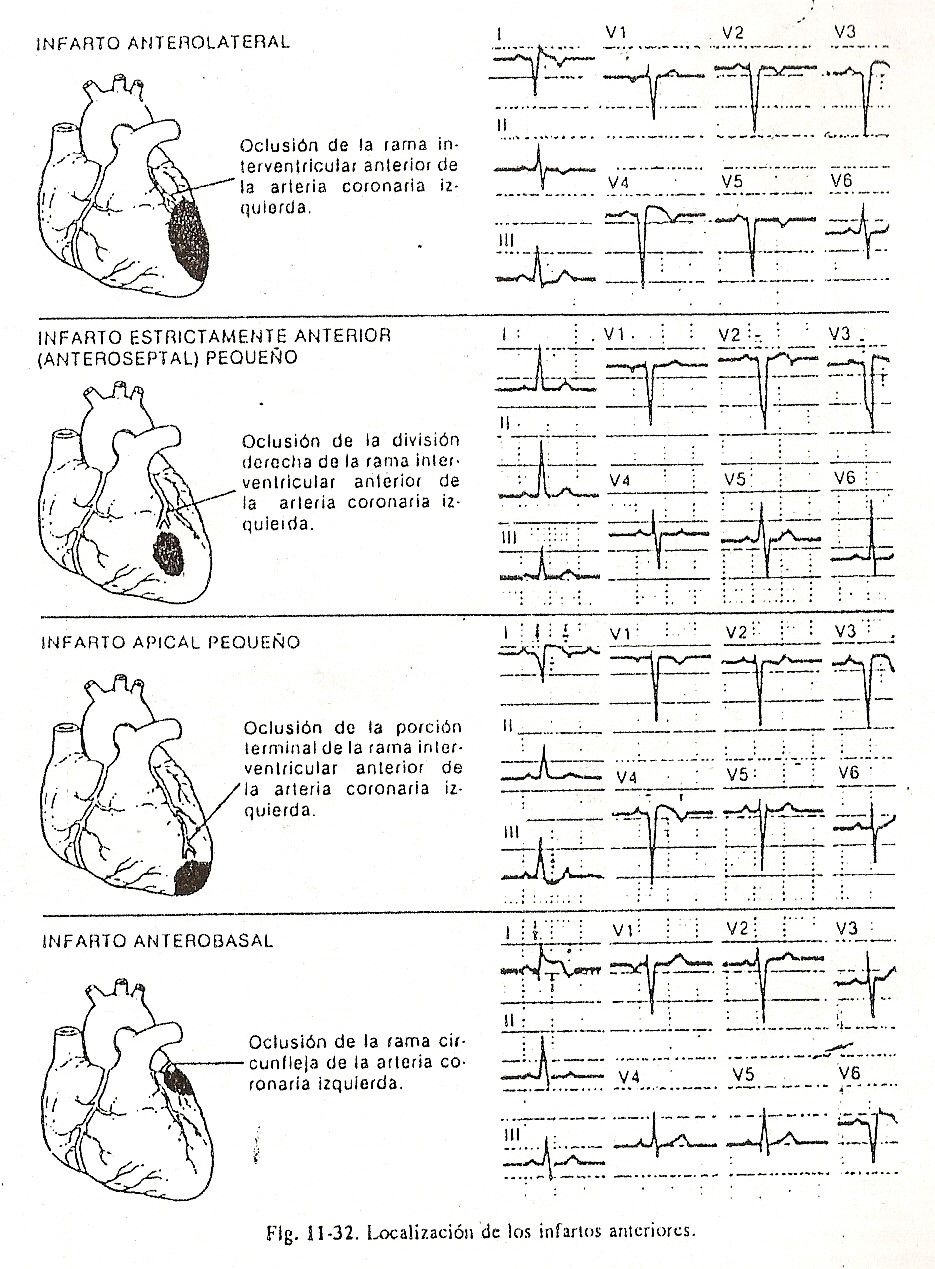 Infartos localizados na parede inferior. Eles são os seguintes:
Infartos localizados na parede inferior. Eles são os seguintes:
1. Inferior propriamente dito: visto nas derivações DII, DIII e aVF.
2. Inferolateral: nas derivações DII, DIII, aVF, V5 e V6.
3. Inferoanteroseptal: nas derivações DII, DIII, aVF, V1 e V2.
Infartos da parede dorsal. Eles são divididos em:
1. Apenas Bib: corresponde às derivações V7 e V8.
2. Inferodorsal: nas derivações DII, DIII, aVF, V5, V6, V7 e V8.
3. Laterodorsal: nas derivações DI, aVL, V5, V6, V7 e V8.
4. Inferolaterodorsal: DI, aVL, DII, DIII, aVF, V5 e V6.
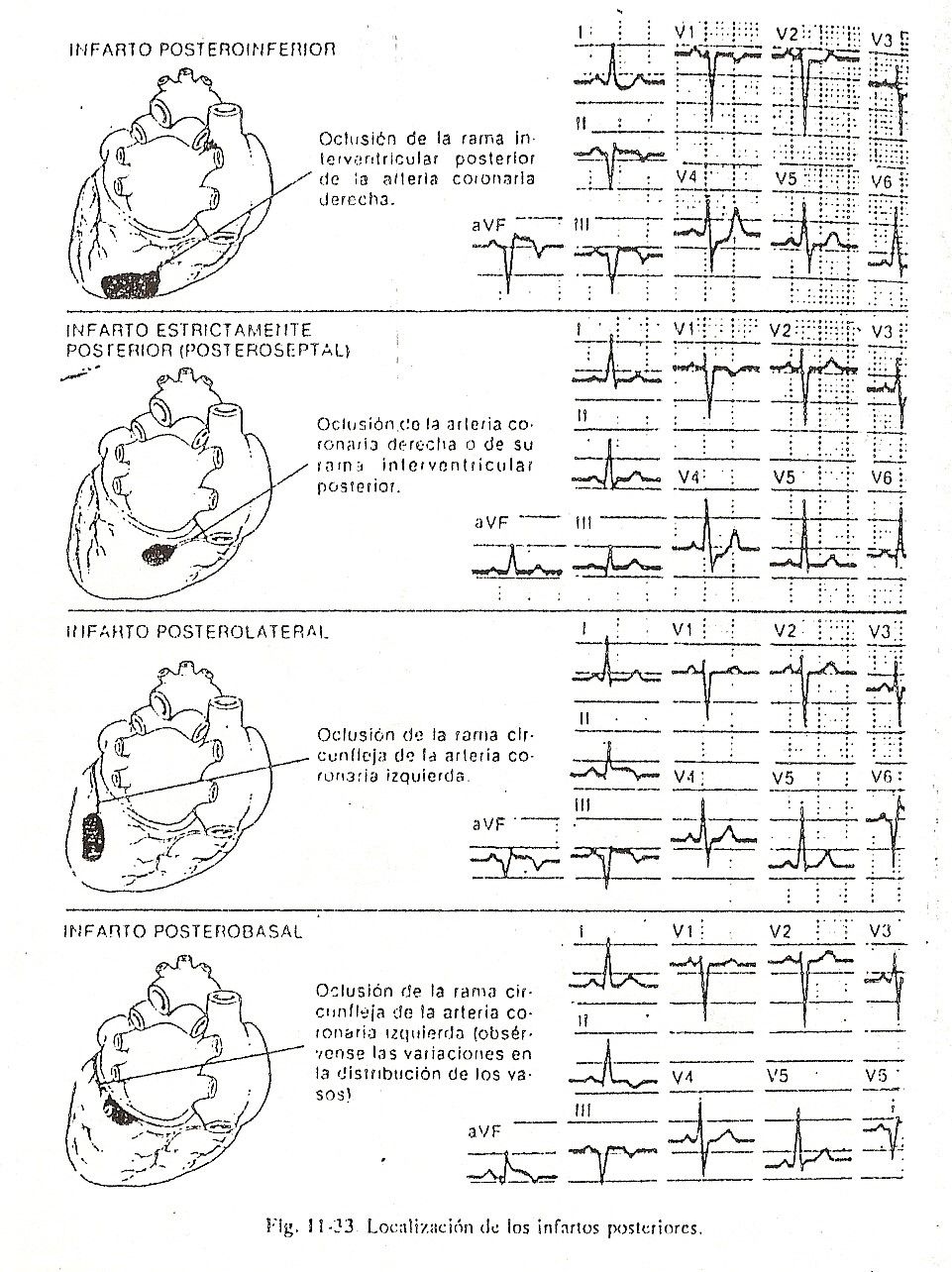 Infartos da parede livre ventricular. Eles podem ser classificados em:
Infartos da parede livre ventricular. Eles podem ser classificados em:
1. Infarto transmural. O eletrodo orientado para a zona eletricamente inativa registra complexos do tipo QS, com onda T negativa, uma vez que as forças elétricas que predominam durante a despolarização ventricular se afastam na direção oposta.
2. Infarto localizado nos dois terços internos da parede (endocárdio elétrico). Este infarto não altera o complexo QRS, uma vez que a área muscular (terço externo) cuja despolarização é responsável pelo registro não é afetada. O infarto pode ser diagnosticado indiretamente pelos efeitos da lesão e da isquemia subendocárdica e pela presença de quadro clínico sugestivo.
3. Infarto localizado em toda a espessura do epicárdio elétrico. O eletrodo registrará deflexões QS ou QR dependendo da influência que os potenciais resultantes da despolarização das porções vizinhas possam exercer sobre ele. Infere-se, portanto, que é muito difícil diferenciar um infarto transmural de um localizado apenas na região subepicárdica.
4. Infarto localizado no epicárdio, com exceção de uma pequena área no limite do endocárdio elétrico. Esses infartos são de difícil reconhecimento pelo estudo eletrocardiográfico, dificuldade que aumenta quanto maior for toda a área sub-picárdica, cuja despolarização ainda permitirá o registro de uma onda R com voltagem ligeiramente diminuída. Nesse caso, a suspeita de infarto é obtida indiretamente pelo aparecimento de sinais de lesão e isquemia subepicárdica.
Diagnóstico evolutivo de infarto do miocárdio. Na fase aguda do infarto do miocárdio, existem leves sinais de necrose, ou seja, uma onda Q com segmentos de ST que falam de uma lesão muito acentuada. Posteriormente, aumentará a presença da onda Q, ou seja, os sinais de necrose, e o segmento ST da lesão descerá gradativamente e aparecerá a onda T negativa, que traduz a isquemia. Com o passar do tempo, o segmento ST se normalizará, a onda Q continuará progredindo e a onda T será negativa ou continuará falando de isquemia. Após 4 a 6 semanas, uma onda Q será vista com um ST normal e uma onda T negativa. Em alguns casos, o segmento ST pode permanecer elevado por um período de tempo, às vezes até anos.
Infarto subendocárdico. Por muitos anos, considerou-se que o infarto subendocárdico não era um acidente tão grave quanto o infarto transmural. Estudos recentes mostraram que as camadas subendocárdicas são muito mais sensíveis à isquemia. Esses infartos são o resultado de uma necrose dessa camada, que é particularmente vulnerável quando a isquemia é prolongada. Em muitos casos, observou-se que a superfície subendocárdica de um infarto quase sempre é maior que a subepicárdica e, por outro lado, esses pacientes podem apresentar esse infarto subendocárdico como a primeira etapa de um grande acidente coronariano.
O reconhecimento eletrocardiográfico desta localização ainda é controverso. Os elementos de julgamento são os seguintes:
1. Descida do ponto j registrada no epicárdio do ventrículo esquerdo ou nos precordiais esquerdos e na face inferior ou lateral.
2. Segmento ST ligeiramente convexo para cima, fato que deve chamar a atenção, visto que segue um ponto j rebaixado.
3. Imagem espelhada no nível aVR e V1 dos eventos discutidos.
4. Onda T com negatividade marcada ao nível do precordial V3 e V4.
Na reflexão, os padrões eletrocardiográficos listados juntos apresentam um espelho ou imagem recíproca de um infarto hiperagudo.
Infarto da parede livre do ventrículo direito. Por muito tempo, o infarto da parede livre do ventrículo direito também foi considerado um evento extremamente raro. Atualmente, com o avanço das técnicas diagnósticas, tem sido possível objetivar o comprometimento do ventrículo direito em inúmeras ocasiões, principalmente nos infartos localizados na face inferior. Portanto, para aprofundar o estudo desses infartos, recomendamos a obtenção das derivações V3R, V4R e V5R, que são as mesmas do lado esquerdo, mas transferidas para o hemitórax direito. Junto com isso, é conveniente lembrar o perfil clínico desses infartos:
1. Sinais de insuficiência ventricular direita com ingurgitamento jugular, hepatomegalia e regurgitação tricúspide.
2. Baixo débito sistêmico com hipotensão, oligúria, confusão mental e frieza dos membros.
I  atrial nfarto. Está comprovado que entre 7% e 17% dos infartos agudos do miocárdio são acompanhados de comprometimento miocárdico atrial, que pode passar despercebido se não for pensado e não investigado. Os sinais eletrocardiográficos que podem nos auxiliar no diagnóstico do infarto atrial são:
atrial nfarto. Está comprovado que entre 7% e 17% dos infartos agudos do miocárdio são acompanhados de comprometimento miocárdico atrial, que pode passar despercebido se não for pensado e não investigado. Os sinais eletrocardiográficos que podem nos auxiliar no diagnóstico do infarto atrial são:
1. Cota para cima ou para baixo do segmento PR, sinal que terá mais valor se for da mesma polaridade da onda P que o precede, pois normalmente se opõe à onda de repolarização atrial.
2. Retificação entre a junção da onda P e o segmento PR com perda neste nível do ângulo obtuso normal. Alterações na morfologia da onda P, que às vezes torna-se pico e às vezes assume a forma da letra “M” ou “W”, bem como a presença de arritmias atriais (por exemplo, marcapassos variáveis ou bloqueios sinoatriais em pacientes com ventrículo agudo infarto do miocárdio), deve nos fazer suspeitar da presença de um infarto atrial.
Outros achados eletrocardiográficos na doença arterial coronariana. Em muitas ocasiões, o ECG é completamente normal, mas o paciente pode ser portador de doença arterial coronariana. Assim, na insuficiência coronária, um segmento ST côncavo para cima e ondas T de baixa voltagem são comuns, ocasionalmente fragmentadas ou negativas nas derivações DI, aVL, V4, V5 e V6. Outras vezes, as alterações morfológicas descritas são vistas em quase todas as derivações usuais e são chamadas de distúrbios de repolarização inespecíficos. Em relação à ativação atrial, geralmente há indícios eletrocardiográficos de distúrbio de condução do estímulo intra-atrial, observando ondas P estilhaçadas ou alargadas, às vezes irregularidades das ondas P, arritmias sinusais, que em pacientes idosos pode haver suspeita de doença coronariana.Os complexos QRS também podem ser alterados com sinais de sobrecarga ventricular esquerda e um eixo elétrico cardíaco desviado para a esquerda. Na maioria das vezes, não se observa aumento da voltagem do QRS, pois a fibrose miocárdica difusa pode prevenir o aumento dos potenciais elétricos. É comum registrar morfologias de bloqueio de ramo esquerdo incompleto ou mesmo completo. O espessamento inicial do ramo ascendente de R, com ausência de onda Q nas derivações esquerdas, pode estar relacionado à fibrose septal, e o bloqueio incompleto do ramo esquerdo nem sempre pode ser invocado para explicar essas alterações. Os complexos QRS também podem ser alterados com sinais de sobrecarga ventricular esquerda e um eixo elétrico cardíaco desviado para a esquerda.Na maioria das vezes, não se observa aumento da voltagem do QRS, pois a fibrose miocárdica difusa pode prevenir o aumento dos potenciais elétricos. É comum registrar morfologias de bloqueio de ramo esquerdo incompleto ou mesmo completo. O espessamento inicial do ramo ascendente de R, com ausência de onda Q nas derivações esquerdas, pode estar relacionado à fibrose septal, e o bloqueio incompleto do ramo esquerdo nem sempre pode ser invocado para explicar essas alterações. Os complexos QRS também podem ser alterados com sinais de sobrecarga ventricular esquerda e um eixo elétrico cardíaco desviado para a esquerda. Na maioria das vezes, não se observa aumento da voltagem do QRS, pois a fibrose miocárdica difusa pode prevenir o aumento dos potenciais elétricos.É comum registrar morfologias de bloqueio de ramo esquerdo incompleto ou mesmo completo. O espessamento inicial do ramo ascendente de R, com ausência de onda Q nas derivações esquerdas, pode estar relacionado à fibrose septal, e o bloqueio incompleto do ramo esquerdo nem sempre pode ser invocado para explicar essas alterações. Na maioria das vezes, não se observa aumento da voltagem do QRS, pois a fibrose miocárdica difusa pode prevenir o aumento dos potenciais elétricos. É comum registrar morfologias de bloqueio de ramo esquerdo incompleto ou mesmo completo. O espessamento inicial do ramo ascendente de R, com ausência de onda Q nas derivações esquerdas, pode estar relacionado à fibrose septal, e o bloqueio incompleto do ramo esquerdo nem sempre pode ser invocado para explicar essas alterações.Na maioria das vezes, não se observa aumento da voltagem do QRS, pois a fibrose miocárdica difusa pode prevenir o aumento dos potenciais elétricos. É comum registrar morfologias de bloqueio de ramo esquerdo incompleto ou mesmo completo. O espessamento inicial do ramo ascendente de R, com ausência de onda Q nas derivações esquerdas, pode estar relacionado à fibrose septal, e o bloqueio incompleto do ramo esquerdo nem sempre pode ser invocado para explicar essas alterações.
As disritmias mais frequentes são extra-sístoles ventriculares ou supraventriculares. Como já dissemos, nas ocasiões em que o traçado eletrocardiográfico é normal em pacientes com suspeita de doença coronariana, outros métodos de estudo devem ser usados para aprofundar e dar um diagnóstico preciso da doença do paciente. Esses estudos podem consistir em exames de ergometria ou gama-câmeras, mais sensíveis e específicos para o diagnóstico dessas patologias.
Pericardite
O envolvimento subepicárdico do miocárdio ventricular, que ocorre freqüentemente nas afecções pericárdicas, geralmente tem expressão eletrocardiográfica.
Nos estágios iniciais da pericardite, taquicardia sinusal e supradesnivelamento do segmento ST podem ser vistos nas derivações DI, DII, DIII, aVF e precordial esquerda e, ocasionalmente, é encontrado em V1. O comportamento da onda T é altamente variável; As alterações do segmento ST são mais frequentes e acentuadas quando o derrame pericárdico se instala repentinamente e sob alta pressão. Ocasionalmente, quando a pericardite é acompanhada por um derrame profuso na cavidade pericárdica, um achado bastante comum são complexos de baixa voltagem e sinais eletrocardiográficos de alternância elétrica (Fig. 11-34).