pelo Dr. Guillermo M Gordon; Dr. Roberto Gordon; Dr. Maximiliano Gordon
Entre os ramos da semiologia, está a semiologia clínica, que se refere ao estudo dos sinais e sintomas por meio dos quais uma doença se manifesta.
No caso da oftalmologia, é muito útil conhecer pelo menos as técnicas mais gerais e simples de exame de um paciente.
O estudo semiológico está dividido em:
- Interrogação.
- Exame objetivo.
- Exame subjetivo.
Interrogatório
Por meio do questionamento, tenta-se estabelecer o motivo pelo qual o paciente vem à consulta. É a instância do exame em que o médico experiente mais se destaca, pois conhecendo mais as condições e seus sintomas, mais rapidamente ele poderá se orientar pelos dados obtidos na conversa com o paciente.
Os motivos de consulta mais frequentemente manifestados pelos pacientes no consultório oftalmológico são: diminuição da visão, dor, olho vermelho, secreções, lacrimação, fotofobia, sensação de corpo estranho, astenopia (cefaleia frontal, fadiga visual) e trauma.
Também é interessante saber a idade do paciente, o tempo de evolução, a forma de aparecimento (súbito ou gradual) bem como a intensidade do mesmo.
Exame objetivo
Exame direto: permite avaliar as estruturas superficiais do olho: pele das pálpebras e seus cílios, abertura palpebral, ângulo interno do olho e carúncula lacrimal, comissura externa, secreção palpebral, conjuntiva palpebral, fundo de saco conjuntival, conjuntiva bulbar , transparência da córnea, reflexo da córnea, simetria ou assimetria dos globos oculares, protrusão de um ou ambos os globos oculares (exoftalmia), posição e movimentos musculares (função muscular e movimentos conjugados), presença de doenças oculares como: vermelhidão ou congestão, etc. .
Exame com luz artificial: É realizado em ambiente escuro e com iluminação artificial.
Este teste permite avaliar o segmento anterior do olho (córnea, câmara anterior, íris, pupila e, através dela, a lente).
Para fazer isso, uma luz lateral ou oblíqua e uma luz focal devem ser incidentes. A fonte de luz está localizada na lateral e na frente do paciente a cerca de 50 cm de distância; interpondo-se entre o paciente e a fonte de luz, uma lupa de 13 a 20 dioptrias de modo a fazer convergir os raios de luz para uma pequena área, que será examinada.
Lâmpada de fenda: permite o exame da porção anterior do globo ocular, exceto quando se utiliza a lente de Goldmann (que permite avaliação do polo posterior). A lâmpada de fenda é um microscópio de baixa potência com muito bom poder de focagem combinado com uma fonte de luz de alta intensidade, que pode variar em tamanho, forma e cor, dependendo do diafragma que está instalado. A observação é feita através de um biomicroscópio com aumento variável, geralmente 10 ou 16 dioptrias.
Oftalmoscopia direta: Estuda o pólo posterior do globo ocular (é o método por excelência para avaliar o meio refrativo e a retina).
Oftalmoscopia direta: a oftalmoscopia direta é uma técnica extremamente importante no exame físico, oferecendo uma imagem direta, reta, monocular e não invertida da retina. Usando esta técnica, o fundo (mácula, papila, vasos) pode ser observado, mas também o resto das estruturas oculares (pálpebras, segmento anterior, meio intraocular). O médico realiza este exame projetando um feixe de luz através da pupila , com o uso de um instrumento denominado oftalmoscópio.
Oftalmoscopia indireta (binocular): o médico usa midriáticos leves, como Tropicamida 1% e, em seguida, projeta uma luz muito brilhante no olho, usando um instrumento usado na cabeça (semelhante à lanterna de um mineiro). Alguma pressão pode ser aplicada ao globo ocular, usando um pequeno instrumento rombudo. O médico pedirá ao paciente que olhe em direções diferentes. A oftalmoscopia indireta fornece uma imagem real invertida, binocular e ampliada.
Tonometria: É preciso ressaltar que em cada pessoa que comparece à consulta oftalmológica, mesmo de rotina, deve-se medir a pressão ocular. É uma medida generalizada hoje em todos os centros oftalmológicos de prevenção do glaucoma, e que juntamente com o exame de fundo de olho, justifica que mesmo a mais simples prescrição de óculos deva ser feita pelo oftalmologista. Geralmente é feito com o tonômetro de aplanação de Goldmann que está incorporado na lâmpada de fenda (é o mais usado atualmente). No caso do clínico geral, também pode ser feito manualmente, por meio da palpação bidigital do olho do paciente; fazendo uma comparação com a rigidez do outro olho ou do próprio médico.Embora seja um método de pouco valor científico, dá uma ideia aproximada da pressão intraocular, especialmente no ataque de glaucoma agudo; onde a resistência ocular à palpação é muito aumentada.
Exame subjetivo ou funcional
Na prática, o exame subjetivo inclui o estudo de vários componentes da função visual:
- Acuidade visual
- Campo visual
- Visão colorida
- Adaptação de luz
- Visão binocular
- Visão ou sensibilidade ao contraste
Acuidade visual (VA): avalia a visão protopática ou discriminativa central da retina (a mácula). Deve ser quantificado para a visão ao longe e ao perto, com cada olho separadamente (começando com o direito) e tomando cuidado para não comprimir o olho ocluído, pois uma falsa diminuição da visão poderia ser obtida; a avaliação é realizada primeiro sem correção ótica e depois com correção ótica. A visão de perto pode ser avaliada dando ao paciente livretos com texto ou gráficos; Os optótipos são utilizados para a visão ao longe (sinais e / ou símbolos representados em ordem decrescente de tamanho num cartaz ou painel, estes são colocados a uma distância prudente, entre 4 e 6m, visto que desta distância não é necessário ver claramente).
Deve-se lembrar que os fotorreceptores predominantes na mácula são os cones, enquanto na retina periférica são os bastonetes; existe uma zona intermediária entre a retina periférica e a mácula, onde há uma mistura de ambos os fotorreceptores.
Em caso de diminuição da VA, é importante determinar a causa. No caso de a visão poder ser total ou parcialmente melhorada com o uso de óculos, estaríamos enfrentando qualquer um dos vícios refrativos ou de ametropia (miopia, hipermetropia, astigmatismo ou presbiopia).
Eliminadas as referidas condições, que podem ser chamadas de falsas ou aparentes diminuições da acuidade visual, estão presentes todas as verdadeiras, que são produzidas por alterações anatômicas ou funcionais do olho.
As causas anatômicas são opacidades da mídia (normalmente transparentes): leucoma ou cicatriz da córnea, catarata, hemorragia vítrea.
Entre as funcionais estão patologias oculares que causam inflamação (em qualquer uma das camadas do olho), infecções, descolamento de retina, patologia macular, glaucoma e alterações da córnea, como distrofias.
Campo Visual: assim como a acuidade visual é uma função da mácula, o campo visual informa sobre a função do resto da retina e da via óptica.
É necessário realizar este estudo principalmente quando há visão subnormal, sintomas de patologia neurológica, alterações na papila e para o diagnóstico e evolução do glaucoma.
A maneira mais simples de examinar o campo visual é CONFRONTADO com o campo visual do examinador. O método consiste em sentar o paciente em frente ao examinador, com a cabeça na mesma altura e a 1 metro de distância. O paciente é então solicitado a tapar o olho esquerdo como uma colher com a mão, enquanto o médico faz o mesmo com o olho direito. Durante o exame, o olho descoberto deve fitar o olho descoberto do profissional. Em seguida, ao estender o braço o mais longe possível (e em um plano equidistante entre os dois) um objeto (caneta) ou o dedo indicador é exposto, ele se aproxima lentamente do centro do campo visual, dizendo-lhe para se comunicar quando o perceber .Essa manobra é repetida por cerca de dez meridianos e o momento em que o paciente vê o objeto é comparado com o momento em que o médico o vê, tomando como referência seu próprio campo visual. Depois de terminar, proceda da mesma forma com o outro olho. Essa técnica não é eficaz na detecção de pequenos escotomas, não é válida como meio de diagnóstico e acompanhamento de pacientes glaucomatosos, a menos que estejam em estágios muito avançados com grandes perdas de campo visual. No entanto, é útil para defeitos de origem neurológica, como hemianopsias e quadrantopsias, e em pacientes acamados. Não é válido como meio de diagnóstico e acompanhamento em pacientes glaucomatosos, a menos que estejam em estágios muito avançados com grandes perdas de campo visual.No entanto, é útil para defeitos de origem neurológica, como hemianopsias e quadrantopsias, e em pacientes acamados. Não é válido como meio de diagnóstico e acompanhamento em pacientes glaucomatosos, a menos que estejam em estágios muito avançados com grandes perdas de campo visual. No entanto, é útil para defeitos de origem neurológica, como hemianopsias e quadrantopsias, e em pacientes acamados.
A forma mais precisa de avaliar o campo visual é por meio da perimetria computadorizada ou perimetria, após a correção óptica do paciente.
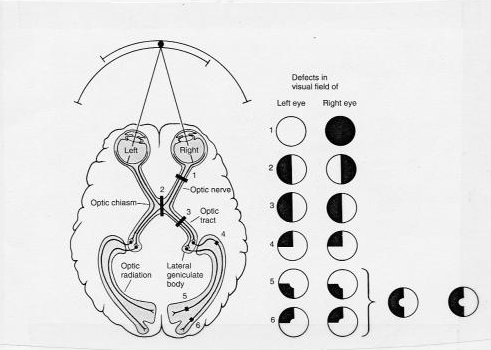
Das alterações do campo visual, as de maior importância podem ser nomeadas como escotomas (absolutos ou relativos), hemianopsias (homônimas ou heterônimas, unilaterais ou bilaterais) e quadrantopsias. (Figura 1)
Vermelhidão dos olhos (tabela 1)
Na frente de um paciente que consulta por causa de um olho vermelho, deve-se estabelecer se é uma irritação leve ou se é a manifestação de uma doença ocular grave.
Além da vermelhidão das bordas palpebrais (blefarite, chiqueiro), que em geral não apresentam patologia grave, fala-se com a propriedade de um olho vermelho quando a área que adquire essa cor é a área visível da esclera e a conjuntiva que o cobre, que normalmente é branca.
Uma das causas é a hemorragia subconjuntival, que alarma o paciente e no qual, se repetida, é necessário medir a pressão arterial e estudar a permeabilidade capilar e a coagulação.
A hiperemia, causa da maior quantidade de vermelhidão ocular, requer uma análise qualitativa importante para o diagnóstico diferencial.
- Hiperemia conjuntival. Há ingurgitamento dos vasos mais superficiais da conjuntiva bulbar, que diminui da periferia em direção ao centro. Eles se movem ao longo da conjuntiva. Esse distúrbio é visto em quase todos os processos inflamatórios do olho.
- Hiperemia ciliar. Há dilatação dos vasos intraesclerais profundos, que se formam como dentes ao redor do limbo da córnea. Eles não se movem com a conjuntiva. Mostra uma importante patologia, geralmente localizada na córnea ou úvea.
- Hiperemia mista . Comprometem os vasos superficiais e profundos. Quando um vasoconstritor é instilado, a hiperemia conjuntival desaparece e revela a periquerática. É encontrada na inflamação significativa do segmento anterior do olho e no glaucoma agudo.
Uma causa menos comum de vermelhidão ocular é causada pela vascularização da córnea, que geralmente é avascular. É reconhecida a vascularização superficial, que vem da conjuntiva e continua com seus vasos e aparece nas inflamações superficiais da córnea, e uma vascularização profunda - como plumas de arborização - dos vasos esclerais e que se observa nas inflamações. profundamente. Além disso, e geralmente devido a trauma, o olho vermelho é devido à formação de um hifema (sangue na câmara anterior).
Agora ele pode fazer um resumo dos sintomas e sinais das causas mais importantes de olhos vermelhos:
- Glaucoma agudo (doença grave)
- Iridociclite aguda (grave)
- Ceratite (potencialmente grave)
- Episclerite (rara e geralmente alérgica)
- Esclerite (rara e pode indicar o início de uma doença sistêmica, como doença do colágeno)
- Conjuntivite (comum, geralmente não é grave);
- Outras condições, como hemorragia subconjuntival, chiqueiro e pterígio.
Para chegar ao diagnóstico diferencial de um olho vermelho, é fundamental estudar os sintomas e sinais que o acompanham.
Sintomas associados:
- Visão turva que não desaparece com o piscar indica uma patologia ocular grave, como ceratite, irite, glaucoma. Não é frequente na conjuntivite simples.
- A dor indica ceratite, irite ou glaucoma. A conjuntivite pura se manifesta apenas com sensação de corpo estranho.
- Fotofobia (hipersensibilidade à luz) é um terceiro sintoma de alarme que aparece na irite e na ceratite.
- A presença de halos ao redor de um lúmen costuma ser um sintoma de edema corneano, associado ao aumento da pressão intraocular e, portanto, sugere que se trata de um glaucoma agudo.
- A secreção é tipicamente um sintoma de conjuntivite e menos comumente de blefarite.
- O prurido geralmente está presente na conjuntivite alérgica.
Sinais associados:
- A injeção ciliar é um sinal de perigo observado nas principais inflamações oculares, como inflamação da córnea, iridociclite ou glaucoma agudo. Não é visto na conjuntivite.
- Opacidades da córnea em um olho vermelho sempre indicam doença.
- Corpo estranho superficial da córnea.
- Erosão ou úlcera da córnea que ocorre na inflamação ou após um trauma.
- Anormalidades pupilares. Na iridociclite, a pupila é menor em diâmetro que a contralateral e pode estar distorcida na irite crônica devido a aderências inflamatórias da íris ao cristalino (sinéquias posteriores). No glaucoma agudo, a pupila geralmente está dilatada e oval.
- Uma câmara anterior plana em um olho vermelho sempre sugere glaucoma agudo.
- Uma exoftalmia abrupta sugere uma condição orbital grave ou doença do seio cavernoso.
- Secreção. Se for purulento, sugere conjuntivite bacteriana. Quando é aguado, sugere etiologia viral.
Metodologia de estudo
- Exame para iluminação focal.
- Instilação de colírio vasoconstritor.
- Exame da córnea com instilação de corantes vitais (solução de fluoresceína sódica).
- Exame do aluno.
- Teste de acuidade visual.
- Tonometria.
- Encaminhamento para o oftalmologista.
tabela 1
| Sintomas | ||||
| Glaucoma agudo | Iridociclite aguda | Ceratite | Conjuntivite | |
| Visão embaçada | +++ | + / ++ | +++ | - |
| Dor | ++++ | ++ | ++ / +++ | - |
| Fotofobia | + | ++ | +++ | - |
| Quase | +++ | - | - | - |
| Exsudação | - | - | - | +++ |
| Sinais | ||||
| Injeção ciliar | + | ++ | +++ | - |
| Injeção conjuntival | ++ | ++ | ++ | +++ |
| Turbidez da córnea | +++ | - | + / +++ | - |
| Aluno | Midríase | Miose | Normal ou miose | Normal |
| Profundidade da câmara anterior | Plano | Normal | Normal | Normal |
| Tensão intraocular | Alto | Baixo | Normal | Normal |
| Secreção | - | - | - | ++ |
Bibliografia
Yanoff, Ophthalmology, Second Edition.
Duane Ophthalmology, edição de 2006.
The Wills Eye Hospital, Emergency Ophthalmology Manual, Fourth Edition.
Kanski Clinical Ophthalmology, Fifth Edition.
Manual de Oftalmologia Dr. Carlos Roveda.